Une équipe de l’Université de Chengdu (Chine) pose la question : une sensation de décharge électrique à la puncture doit-elle être considérée comme une sensation de puncture normale ou un signe d’alerte d’une possible lésion nerveuse ? [1]. En d’autres termes s’agit-il d’une simple modalité d’un effet attendu et recherché (le deqi) ou d’un effet indésirable ?
Le deqi
La sensation de puncture, le deqi, est définie classiquement comme la sensation d’engourdissement, de lourdeur ou de distension perçue par le patient en réaction à la puncture [2]. Sa description est en fait très variable en fonction du sujet [3], du moment et du point et on parle d’une « constellation » de qualificatifs (fig. 1 [4]). Le deqi est le plus souvent énoncé comme corrélé à l’efficacité thérapeutique.
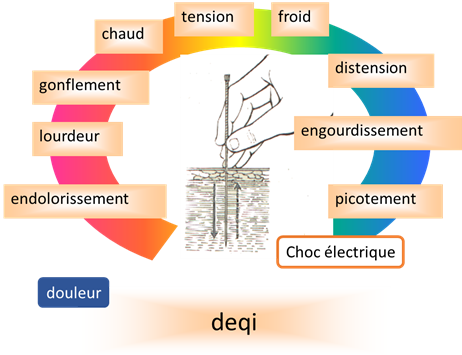
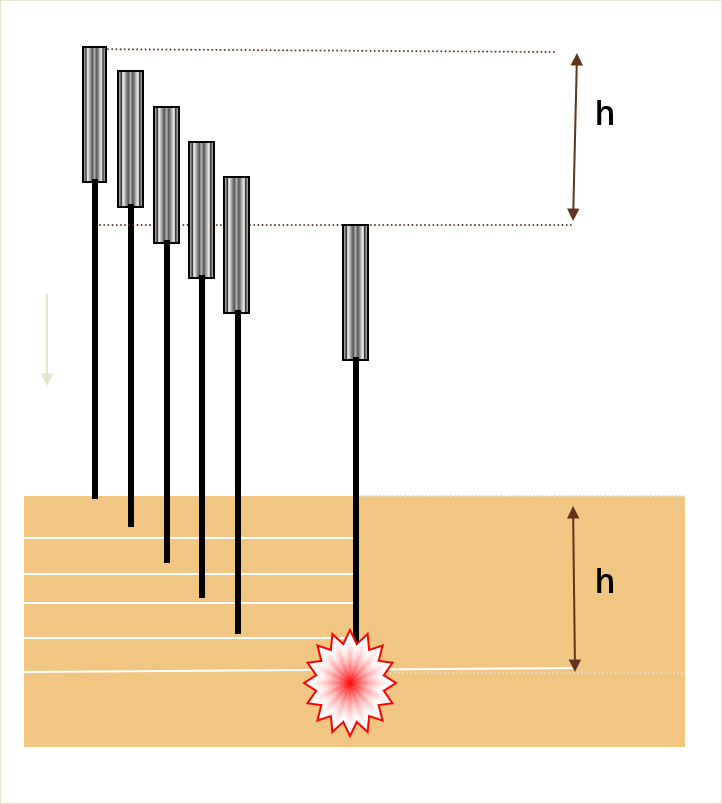
Le deqi apparait à une certaine profondeur d’insertion de l’aiguille, définissant la profondeur de deqi (fig. 2). Cela le distingue de la simple sensation de piqûre qui apparait, elle, au moment de l’effraction cutanée. Il obéit à la loi du tout ou rien : il est présent ou absent, impliquant dans ce dernier cas sa recherche par manipulation de l’aiguille (enfoncement-retrait, rotation, changement d’angle). Le deqi est perceptible et identifiable par la quasi-totalité des sujets préalablement informés, en dehors de ceux présentant des troubles de la sensibilité. Son intensité est également variable en fonction des sujets, du moment et des points. Enfin, il a des caractéristiques spatiales diverses : ponctuel, localisé, à diffusion radiaire, linéaire, méridienne, à courte ou longue distance) [2, 4].
La sensation de choc électrique et le point de vue des auteurs
La sensation de choc électrique est une sensation intense, fulgurante, irradiant instantanément à distance. Les auteurs observent que ce type de sensation n’est pas décrit dans les classiques anciens d’acupuncture. Les caractéristiques temporo-spatiales du deqi, notamment sa vitesse (sensation propagée le long des méridiens) de l’ordre de 1-10 cm /s ne correspondent pas à la fulgurance du choc électrique.
De même, ils notent des discordances dans les échelle de sensation de puncture. Ces échelles servent à étudier le deqi à partir de questionnaires qualitatifs et quantitatifs. Sur 5 échelles existantes listant explicitement les différentes sensations [5-9], seulement deux incluent la sensation de choc électrique comme forme clinique de deqi [5, 8].
En analysant la littérature, ils relèvent cinq cas de lésion nerveuse périphérique après acupuncture alors que le patient avait ressenti une sensation de choc électrique lors de la puncture : un cas de lésion du nerf médian (puncture au neiguan, 6MC), 3 cas du nerf péronier commun (yanglingquan, 34VB), et un cas du sciatique (huantiao, 30VB). Dans trois cas la sensation de choc électrique avait été interprétée par les praticiens comme deqi et la stimulation par acupuncture avait été poursuivie.
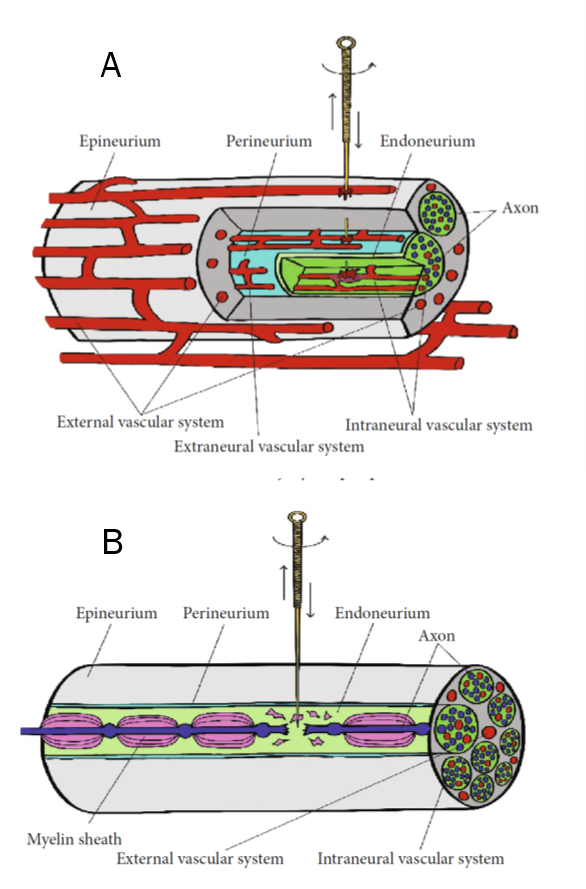
À partir de ces éléments les auteurs considèrent que la sensation de choc électrique est un signe d’alerte indiquant que le nerf a pu être lésé. La lésion nerveuse peut s’expliquer par une atteinte du système microvasculaire extraneural ou intraneural ou encore par lésion traumatique directe des fascicules nerveux (fig. 3).
A notre avis les auteurs formulent leur question de manière binaire inappropriée (deqi ou signe d’alerte) parce qu’il s’agit de deux questions distinctes et indépendantes :
- Le choc électrique peut-il être considéré comme une modalité de deqi ?
- Le choc électrique peut-il être un signe d’alerte d’une lésion nerveuse ?
Le choc électrique pourrait être tout à la fois modalité de deqi et signe d'alerte.
Modalité de deqi ?
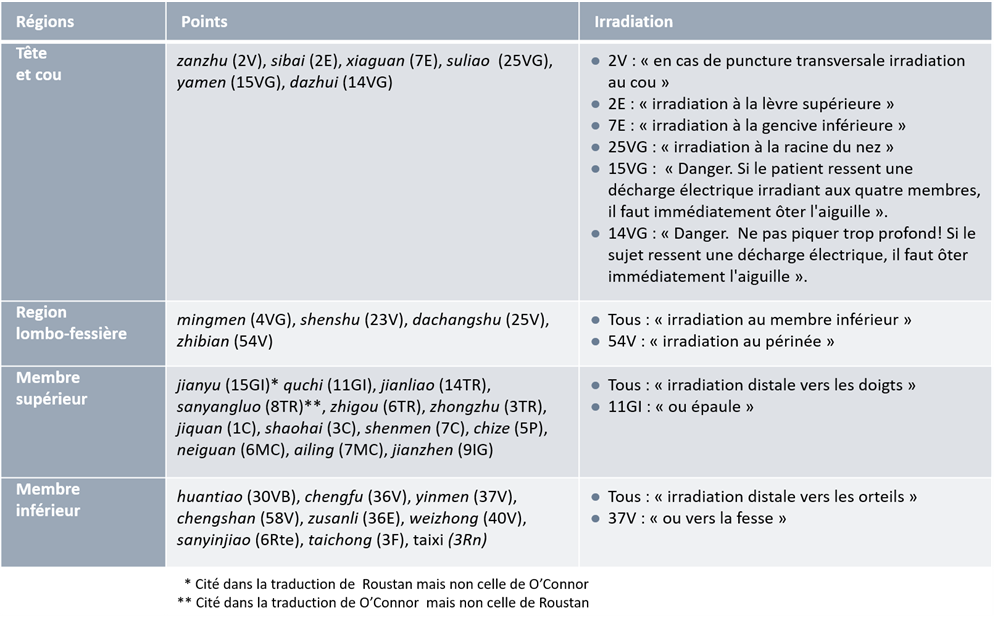
Sur la première question, si on se réfère aux grand traités modernes chinois, il est indiscutable que la sensation électrique est comprise comme modalité de deqi. Le Zhenjiu Xue mentionne pour chaque point les modalités possibles et attendues de deqi [10]. Pour 32 points des méridiens, il est expressément mentionné comme sensation de puncture une sensation de décharge électrique avec irradiation (fig. 4).
Le fait que la sensation ne soit pas décrite dans les classiques médicaux ou dans certaines échelles d’évaluation ne parait pas un bon argument, cela pouvant simplement témoigner d’une évolution des données médicales et de leur précision clinique.
L’équivalence entre deqi et choc électrique est expressément mentionnée dans de nombreuses études cliniques notamment dans les lombosciatiques [11]. Dans certaines pathologies l’obtention d’un choc électrique est même considérée par des auteurs comme prédictif d’un bon effet thérapeutique (aphasie [12], névralgie faciale [13])
Signe d'alerte ?
Sur la deuxième question, les auteurs observent eux-mêmes que des techniques d’acupuncture visant à une stimulation directe des troncs nerveux ont été développées en Chine avec une recherche explicite de sensation de choc électrique [14]. Mais ils soulignent que la technique implique alors un léger retrait de l’aiguille et un arrêt des manipulations, et aucun accident ne parait avoir été décrit. C’est la poursuite d’une manipulation de l’aiguille après l’obtention du deqi, comme il est assez habituel dans les techniques d’acupuncture, qui serait alors en cause.
Mais il faut noter l’absence de relation entre deqi et position de la pointe de l’aiguille par rapport au nerf comme le montre une étude échographique [15, 16]. Dans 15% des cas la puncture au niveau du neiguan (6MC) est considérée comme intra-neurale sans induction de sensation de choc électrique et sans signe neurologique secondaire. De même il est possible d’observer une sensation de choc électrique à une faible profondeur excluant un contact avec le médian [16]. Les seuls cinq cas de lésion nerveuse rapportés dans la littérature suggèrent leur extrême rareté. Dans une étude prospective sur 229.230 patients traités par acupuncture, 0.26% des cas ont présenté dans la suite de séance des paresthésies, hypoalgésies ou parésies, tous les symptômes ayant été résolutifs [17].
Une comparaison peut être faite avec les blocs nerveux périphériques utilisés en anesthésiologie [18]. Après un bloc nerveux, 15% des patients présentent des paresthésies en postopératoire précoce. A trois mois 0 à 2.2% des patients présentent encore des signes et à un an 0 à 0.2% .
Par rapport à l’acupuncture les blocs nerveux cumulent un certain nombre de facteurs de risque :
- le diamètre de l’aiguille (19 à 22G, soit 0.70 à 1.0 mm), deux à trois fois celui d’une aiguille d’acupuncture usuelle (0.30 mm). Les études expérimentales montrent que la sévérité d’une lésion nerveuse est reliée au calibre de l’aiguille [19].
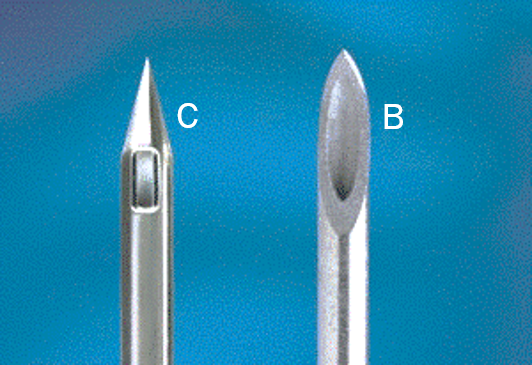
- les aiguilles biseautées mécaniquement plus dangereuses. Pour expliquer la rareté des lésions sévères après bloc nerveux il est évoqué une déviation de la pointe l’aiguille sur l’épinèvre, structure dense qui assure un rôle de protection. Cet effet mécanique est sans doute encore plus évident avec une aiguille d’acupuncture non coupante, en pointe de crayon (fig. 5).
- la possibilité d’injection intra-neurale de produits.
- la neurotoxicité potentielle des anesthésiques locaux.
- les facteurs chirurgicaux associés (position, étirements, hématome).
Mais inversement les facteurs possiblement défavorables pour l’acupuncture sont le maintien de l’aiguille en place, la manipulation poursuivie après obtention du deqi et éventuellement réitérative ou avec électroacupuncture associée.
Pour les blocs nerveux comme pour l’acupuncture entrent également en ligne de compte les comorbidités (diabète…). Les anesthésistes observent qu’une aiguille peut être en position intra-neurale sans douleur spécifique, comme cela a été observé dans l’étude échographique sur neiguan (6MC) et le nerf médian [15].
Au total, de notre point de vue :
- La sensation de choc électrique est à considérer comme une modalité de deqi.
- La sensation de choc électrique est usuelle et ne peut être considérée comme un signe d’alerte de lésion nerveuse (hormis les points yamen (15VG), dazhui (14VG) et le risque d’atteinte médullaire).
- Le risque de lésion nerveuse ne doit pas être surévalué, il apparait extrêmement faible et inférieur à celui de techniques médicales approchantes (blocs nerveux périphériques). Il faut toutefois tenir compte des pathologies associées.
- Le bon sens médical est d’être attentif au ressenti du patient, de modifier la position de l’aiguille, de la retirer, d’adapter la stimulation ou d’interrompre la séance en cas de réactions loco-régionales jugées anormales (douleurs ou sensations trop pénibles persistant après la puncture).
Drs Johan Nguyen et Olivier Goret
Références
- Guo Y, Zhu K, Guo J, Kuang Y, Zhao Z, Li W. The Electric Shock during Acupuncture: A Normal Needling Sensation or a Warning Sign. Neural Plast. 2020. [214006]. |doi|.
- Nguyen J. Le deqi, sensation de puncture. Sémiologie et intérêt thérapeutique, synthèse des données et recommandations. Revue Française de MTC. 2000;185:14-5. [72339]. |URL|.test
- Nguyen J, Guiguet L, Lambert G, Pernice C, Nguyen Trong Khanh et Subey G. La sensation d’arrivée de l’énergie (de qi) : description par 150 patients. Revue Française de MTC. 1983;97:139-44. [5602]. |URL|.
- Nguyen J. Le deqi. Séminaires du GERA. 1998. [171775]. |URL|.
- Vincent CA, Richardson PH, Black JJ, Pither CE. The significance of needle placement site in acupuncture. J Psychosom Res. 1989;33(4):489-96. [83128]. |doi|.
- Kong J, Fufa DT, Gerber AJ, Rosman IS, Vangel MG, Gracely RH, Gollub RL. Psychophysical outcomes from a randomized pilot study of manual, electro, and sham acupuncture treatment on experimentally induced thermal pain. J Pain. 2005;6(1):55-64. [135656]. |doi|.
- Kong J, Gollub R, Huang T, Polich G, Napadow V, Hui K, Vangel M, Rosen B, Kaptchuk TJ. Acupuncture de qi, from qualitative history to quantitative measurement. Journal of Alternative and Complementary Medicine. 2007;13(10):1059. [147759]. |doi|.
- White P, Bishop F, Hardy H, Abdollahian S, White A, Park J, Kaptchuk TJ, Lewith GT. Southampton needle sensation questionnaire: development and validation of a measure to gauge acupuncture needle sensation. Journal of Alternative and Complementary Medicine. 2008;14(4):373. [149567]. |doi|.
- Yu DT, Jones AY, Pang MY. Development and validation of the Chinese version of the Massachusetts General Hospital acupuncture sensation scale: an exploratory and methodological study. Acupuncture in Medicine. 2012;30(3):214-21. [167380]. |doi|.
- 上海中医学院编 Shanghai college of TCM. 针灸学 Zhenjiu Xue. Beijing Rénmín wèishēng chūbǎn shè [People ‘s Health Publishing House]. 1974. [185306]. Traduction française : Roustan C. Traité d’acupuncture. Anatomie et physiologie de l’acupuncture : les points. Paris : Masson. 1979. [20889]. Traduction anglaise : O’Connor, Bensky D. Acupuncture. A comprehensive text. Chicago: Eastland Press. 1981. [20077].
- Wang Yu-Ming, Li Bo, Guan Zhao-Yu, et al. [Study on the needling depth of lumbar jiaji points with CT imaging location]. Chinese Acupuncture and Moxibustion. 2005;25(3):179. [136950]. |doi|.
- Tian Chengwen. [Treatment of 186 cases of aphasia from apoplexy with acupuncture on the tongue]. Chinese Acupuncture and Moxibustion. 1992;12(5):19. [43795]. |doi|.
- Ge Shuhan ET AL. Analysis on the therapeutic effect of acupuncture treatment of 2656 cases of primary trigeminal neuralgia. World Journal of Acupuncture-Moxibustion. 2000;10(4):20. [88177].
- Xu Jing , Jia Chun-sheng. Does not acupuncture at nerve trunk belong to acupuncture of traditional Chinese medicine? World Journal of Acupuncture-Moxibustion. 2019;29(1):33. [201034]. |doi|.
- Streitberger K, Eichenberger U, Schneider A, Witte S, Greher M. Ultrasound measurements of the distance between acupuncture needle tip at P6 and the median nerve. Journal of Alternative and Complementary Medicine. 2007;13(5):585-92. [146375]. |doi|.
- Nguyen J. L’obtention du deqi au 6MC n’est pas en relation avec la position de l’aiguille par rapport au nerf. Acupuncture & Moxibustion. 2007;6(3):259. [147133]. |URL|.
- Witt CM, Pach D, Brinkhaus B, Wruck K, Tag B, Mank S, Willich SN. Safety of acupuncture: results of a prospective observational study with 229,230 patients and introduction of a medical information and consent form. Forsch Komplementmed. 2009;16(2):91-7. [21772]. |doi|.
- O’Flaherty D, McCartney CJL, Ng SC. Nerve injury after peripheral nerve blockade-current understanding and guidelines. BJA Educ. 2018;18(12):384-90. [107419]. |doi|.
- Steinfeldt T, Nimphius W, Werner T, Vassiliou T, Kill C, Karakas E, Wulf H, Graf J. Nerve injury by needle nerve perforation in regional anaesthesia: does size matter? Br J Anaesth. 2010;104(2):245-53. [201966]. |doi|.
Mots-clés : Sécurité - Techniques thérapeutiques

pour le 4ig la situacion ideal sera, une puncion avec le choq ou isencion de choq