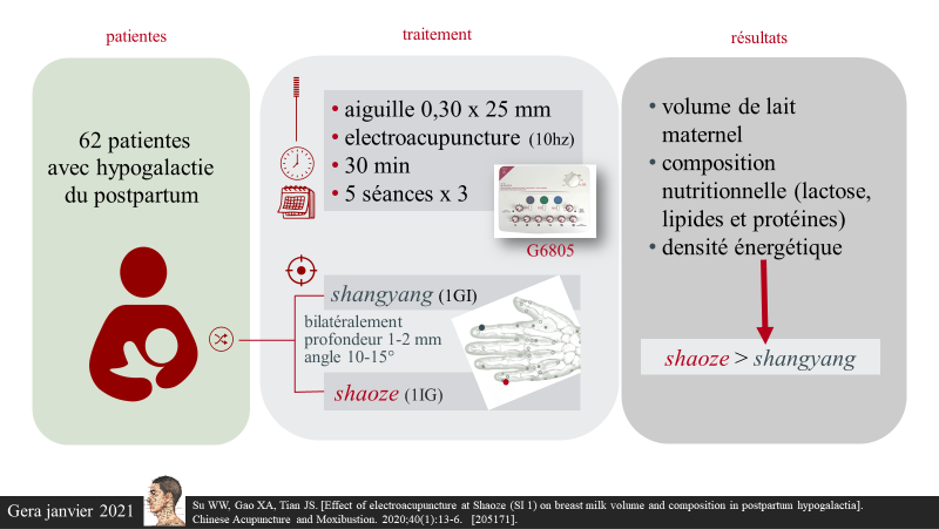
62 patientes avec hypogalactie du postpartum sont randomisées en deux groupes [1] :
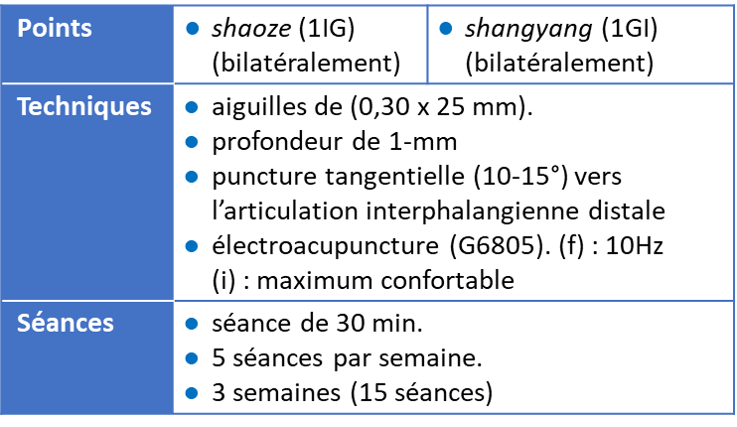
- un groupe expérimental traité par électro-acupuncture au point shaoze (1IG) point classiquement indiqué dans les troubles de la lactation (voir protocole fig. 1).
- un groupe de contrôle traité au point shangyang (1GI), non indiqué.
Le traitement comporte 15 séances sur 3 semaines. Sont évalués au départ, à une semaine et à trois semaines le volume de lait maternel, sa composition (lactose, matières grasses et protéines) et sa densité énergétique.
A une semaine on observe une différence en faveur du point shaoze sur la composition en lactose et protéines, sur la densité énergétique, mais non sur le volume.
A trois semaine, le point shaoze (1IG) est significativement supérieur au point shangyang (1GI) sur l’ensemble des critères (volume, composition et densité énergétique).
Cette étude met donc en évidence l’intérêt de l’électroacupuncture au point shaoze (1IG) dans l’hypogalactie du postpartum. Elle reprend en fait le protocole d’un grand essai multicentrique (Beijing et X’ian) shaoze vs shangyang incluant 276 patientes et publié en 2007 [2]. Cet essai avait également fait l’objet de publications intermédiaires [3-5]. La nouvelle étude de 2020 réalisée cette fois par une équipe de Guangzhou, met en évidence, en plus d’une augmentation de volume, des modifications qualitatives significatives du lait maternel. Autre différence, le traitement se déroule sur trois semaines (15 séances) au lieu de deux (10 séances) dans l’étude de 2007. Les résultats obtenus à 3 semaines sont supérieurs à ceux obtenus à une semaine et les auteurs suggèrent un effet-dose.
La publication de 2007 comportait un dosage de prolactine et montrait que dans le groupe shaoze le taux de prolactine était stabilisé sur la durée de l’étude alors qu’il diminuait dans le groupe shangyang. Dans la même étude, il n’était pas observé de différence en fonction de l’âge des patientes ( plus ou moins de trente ans).
Points
Le point shaoze (1IG) utilisé dans le groupe expérimental est effectivement un point classiquement indiqué dans les hypogalacties. Guillaume [6] cite une première mention dans le Yu Long Jing de Wang Guorui (1329) « absence de lait chez la femme avec douleur des seins ». Cette indication se retrouve ensuite dans des classiques postérieurs et figure dans les grand traités modernes d’enseignement (par exemple [7]).
Dans une revue analysant 120 études cliniques sur l’hypogalactie, shaoze est utilisé dans 63% des protocoles [8]. L’auteur énonce les cinq points les plus cités shanzhong (17VC), rugen (18E), zusanli (36E), shaoze (1IG) et taixi (3Rn) comme étant la combinaison de base dans le traitement de l’hypogalactie.
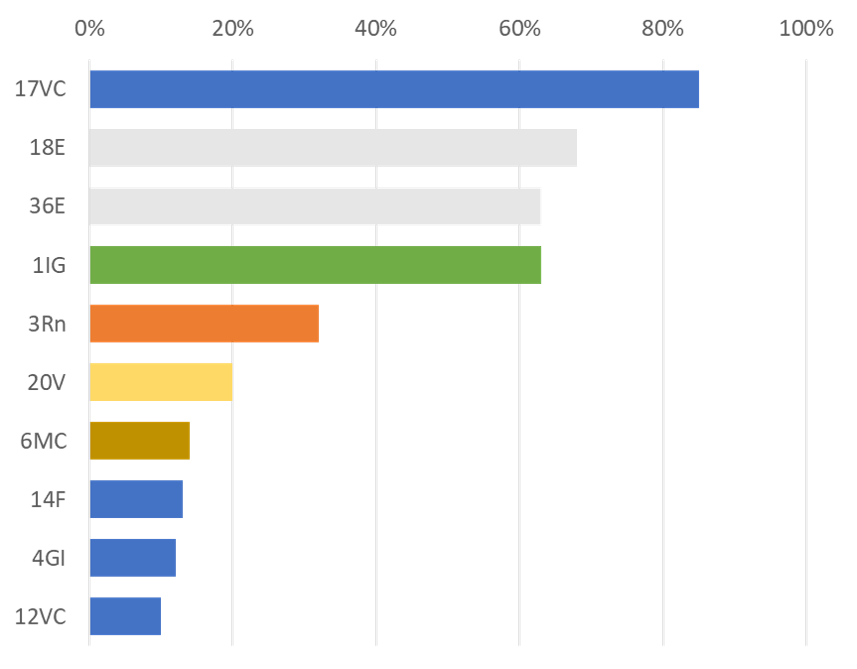
Florence Phan-Choffrut et Winder Wen-Te Chang listent dans un article récent les points avec indications dans les troubles de la lactation [9]
Techniques et séances
Le traitement d’électroacupuncture sur 3 semaines avec 15 séances apparait comme un traitement relativement lourd et contraignant, difficile à conduire. L’étude de 2007 avec une durée de seulement deux semaines (10 séances) était positive.
Mais notons que d’autres études comportent des traitements plus courts avec seulement trois séances (électro-acupuncture au 17VC [10], ou acupuncture manuelle au 17VC et 18E [11]) ou 7 séances (électroacupuncture aux points 17VC + 1IG + 21VB + 14F + 36E [12]) sur une semaine.
Une alternative simple pourrait être l’acupression et l'auto-acupression. Une étude sur l’hypogalactie du post-partum après césarienne montre l’efficacité de l’acupression sur le volume de lait, la vidange du sein et la galactostase. Une pression au pouce avec rotation dans le sens des aiguilles d'une montre est réalisée sur les points 17VC, 15E, 18E, 14F et 7Rn, une minute par point de façon à obtenir une légère rougeur locale. Une séance quotidienne est réalisée du 3ème au 5ème jour après l’opération [13].
Une autre étude utilise l’auto-acupression sur les points 1IG, 21VB et 4GI, trois fois par jour 2 à 5 minutes, 12 jours consécutifs. [14].
Différenciation des syndromes
L'étude utilisant un point unique ne fait pas référence à une différenciation des syndromes. Mais inversement, l'étude multicentrique de 2007 utilisant le même protocole d'acupuncture [2] a fait l'objet d'une publication secondaire avec analyse en sous-groupe incluant une différenciation des zheng [4]. Il n'est pas observé de différence d'efficacité de shaoze entre les patientes avec vide de qi et de sang et celles avec stase de qi du Foie. C'est à dire que si usuellement la différenciation des zheng a un objectif thérapeutique (modulation d'un traitement), elle peut également avoir un objectif de recherche afin d'identifier des facteurs prédictifs de l'efficacité de l'acupuncture dans des sous-groupes définis de patients.
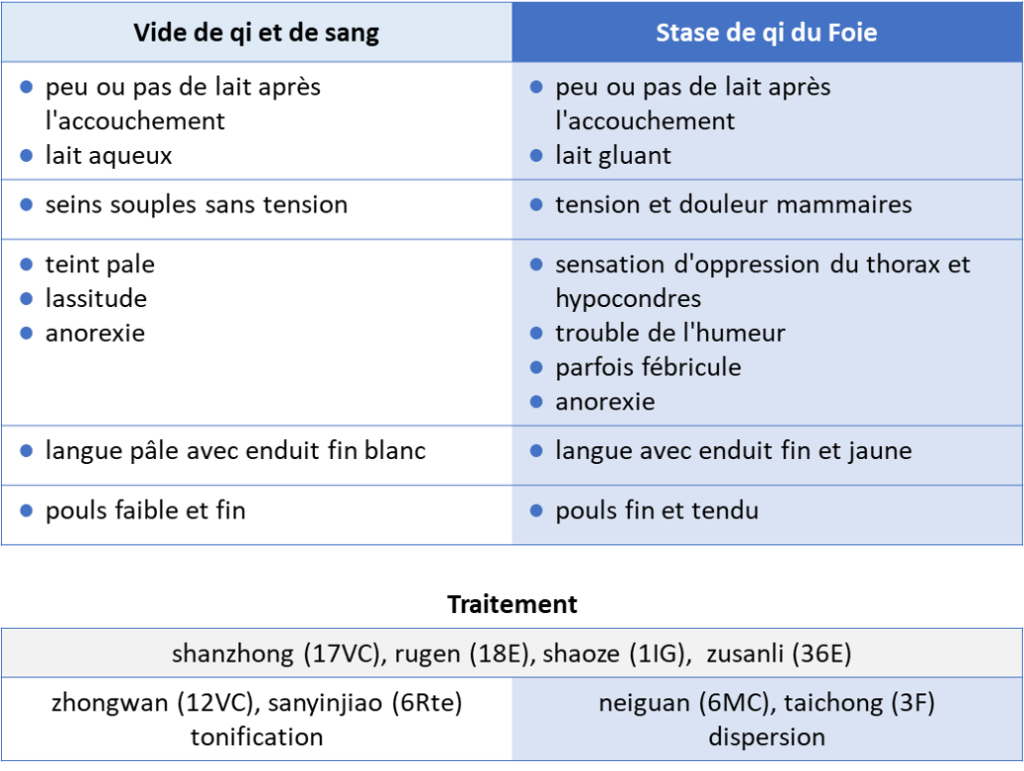
La distinction de deux types de zheng dans les hypogalacties apparait consensuelle [4,15,16] (fig. 3). La stase de qi du Foie correspond à un engorgement mammaire (douleur et tension) avec des signes chaleur (fébricule, langue avec enduit fin et jaune), c'est à dire des signes d'inflammation.
En pratique on peut considérer comme stase de qi du Foie les patientes avec seins tendus et douloureux avec ou sans signes inflammatoires, le classement en vide de qi et de sang étant alors un diagnostic d'élimination.
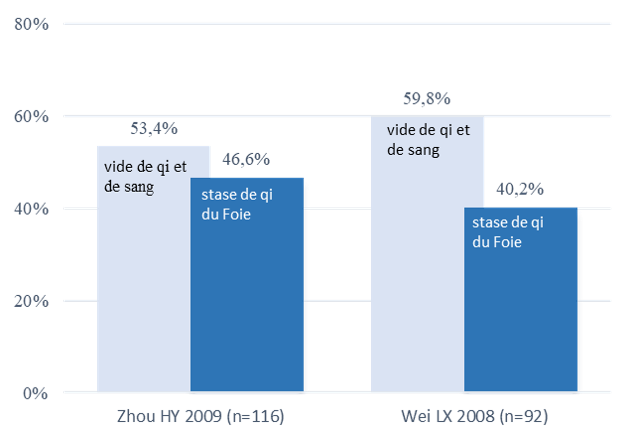
Deux études rapportent la fréquence des deux syndromes chez les patientes avec hypogalactie. La distribution entre vide de qi et de sang et stase de qi du Foie parait assez similaire (fig. 4).
Place de l'acupuncture
Une revue de la Cochrane de 2016 [17] portant sur les méthodes d'expression du lait chez la femme allaitante ne mentionne pas l'acupuncture, alors que l'on dispose d'une dizaine d'essais contrôlés randomisés (ECR) [18]. La relaxation, la musique, le massage ou le réchauffement du sein sont proposés sur la base d'un très faible nombre d'ECR pour chaque technique (un à deux essais à faible échantillon). L'étude note qu'aucun tire-lait n'a augmenté de manière systématique et significative le volume de lait obtenu.
Une autre revue de la Cochrane de 2020 sur l'engorgement mammaire [19] présente comme traitements prometteurs les feuilles de chou, les compresses de gel froid, les compresses à base de plantes et les massages. L'acupuncture n'est pas retenue en ne considérant que deux études suédoises sur l'engorgement mammaire.
Compte-tenu des données disponibles, l'acupuncture parait avoir largement sa place comme option thérapeutique.
Résumé graphique de l'étude
Drs Johan Nguyen et Olivier Goret
Références
- Su WW, Gao XA, Tian JS. [Effect of electroacupuncture at Shaoze (SI 1) on breast milk volume and composition in postpartum hypogalactia]. Chinese Acupuncture and Moxibustion. 2020;40(1):13-6. [205171]. | doi |.
- Wang HC, An JM, Han Y, Huang LN, Zhao JW, Wei LX, Dong L, Zhai GR, Li XP, Yang AJ, Gu M. [Multicentral randomized controlled studies on acupuncture at shaoze (SI 1) for treatment of postpartum hypolactation]. Chinese Acupuncture and Moxibustion. 2007;27(2):85. [144636]. |doi|.
- Han Ying, Wang Hong-Cai, Zhai Gui-Rong, et al. [Observation on the therapeutic effect of electroacupuncture of shaozE (SI 1) in the treatment of parturients with hypolactation]. Acupuncture Research. 2006;31(3):173. [143786]. |doi|.
- Wei Lixin, Wang Hongcai, Han Ying, et al. ClinicaL observation on the effects of electroacupuncture at shaoze (SI 1) in 46 cases of postpartum insufficient lactation. Journal of TCM. 2008;28(3):168. [150900]. |doi|.
- Wei Li-Xin, Wang Hong-Cai, Han Ying et al. [Clinical Observation on the Effect of Electro-acupuncture at Shaoze (SI 1) for Insufficient Lactation after Delivery]. Journal of TCM (Zhongyi Zazhi). 2007;11:996-8. [190188]. |doi|.
- Guillaume G, Mach Chieu. Dictionnaire des points d’acupuncture. Tome 1. Guy Tredaniel, Paris. 1995. [84800]. |doi|.
- Cheng Xinnong. Chinese acupuncture and moxibustion. Beijing: Foreign Languages Press. 1987. [24027].
- Fan ZL, Yang MF, Yin RP, Song LQ. [Exploration on the acupoint selection rule for the treatment of postpartum hypogalactia with acupuncture and moxibustion based on the set visualization analysis system]. Chinese Acupuncture and Moxibustion. 2020;40(10):1138-42. [212767]. |doi|.
- Phan-Choffrut F, Winder Wen-Te Chang. Engorgement mammaire et soins du post-partum : intérêt de la MTC. Acupuncture & Moxibustion. 2020;19(1):92. [210073]. | URL |
- Huang Tao, Chen Bao-Ying, He Jun-Qin, et al. Study on clinical efficacy of needling danzhong (CV 17) in treating postpartum hypogalactia. Journal of Acupuncture and Tuina Science. 2008;6(1):27. [149127]. |doi|.
- Fava A et al. Acupuncture in the Treatment of Hypogalactia. American Journal of Acupuncture. 1982;10(4):333-39. [185].
- Zhao Ran, Qiao Lin-Jing. [Clinical Observation of Acupuncture plus Electroacupuncture for Postpartum Hypogalactia]. Shanghai Journal of Acupuncture and Moxibustion. 2018;37(10):1160. [189513] 5 séances |doi|.
- Zhu Y, Liu Y, Quan X. [Application of acupoint massage in postpartum hypogalactia in puerpera]. Chinese Acupuncture and Moxibustion. 2018;38(1):33-7. [167728]. |doi|.
- Esfahani MS, Berenji-Sooghe S, Valiani M, Ehsanpour S. Effect of acupressure on milk volume of breastfeeding mothers referring to selected health care centers in Tehran. Iran J Nurs Midwifery Res. 2015;20:7-11. [212149]. |doi|.
- Zhou HY, Li L, Li D, Li X, Meng HJ, Gao XM, Jiang HJ, Cao LR, Zhu YL. Clinical observation on the treatment of post-cesarean hypogalactia by auricular points sticking-pressing. Chinese Journal of Integrative Medicine. 2009;15(2):117-20. [152857]. | doi |.
- Liu Guo-Guang. Needling treatment for hypogalactia : a report of 152 cases. International Journal of Clinical Acupuncture. 1994;5(3):365-6. [56094].
- Becker GE, Smith HA, Cooney F. Methods of milk expression for lactating women. Cochrane Database Syst Rev. 2016;9(9):CD006170. [212151]. | doi |.
- Pernice C, Nguyen J,Gerlier JL. Troubles de la lactation : évaluation de l’acupuncture. Centre de Preuves en Acupuncture. Décembre 2020. | URL |
- Zakarija-Grkovic I, Stewart F. Treatments for breast engorgement during lactation. Cochrane Database Syst Rev. 2020. [212302]. | doi |.
Mots-clés : Obstétrique - Zheng