Essai contrôlé randomisé
| Wang ZN1,2,3,4, Ding JR2, Li X2, Shi L2,5, Yin B6, Bai GH7, Fang M8, Lao LX9, Tian J10, Bai LJ11. Acupuncture Improves MRI Brain Microstructure with Postconcussion Symptoms in Mild TBI: A Randomized Controlled Trial. Radiology. 2025 Jul;316(1):e250315. [1] |
1PET-CT Center, The First Affiliated Hospital of Xi'an Jiaotong University, Xi'an, China.
2The Key Laboratory of Biomedical Information Engineering, Ministry of Education, Department of Biomedical Engineering, School of Life Science and Technology, Xi'an Jiaotong University, Xi'an 710049, China.
3School of Mathematics and Statistics, Xi'an Jiaotong University, Xi'an, China.
4School of Nursing, Xi'an Jiaotong University Health Science Center, Xi'an, China.
5Department of Clinical Laboratory, Shuguang Hospital Affiliated to Shanghai University of Chinese Traditional Medicine, Shanghai, China.
6Department of Neurosurgery, The Second Affiliated Hospital and Yuying Children's Hospital of Wenzhou Medical University, Wenzhou, China.
7Department of Radiology, The Second Affiliated Hospital and Yuying Children's Hospital of Wenzhou Medical University, Wenzhou, China.
8Department of Tuina, Shuguang Hospital, Shanghai University of Traditional Chinese Medicine, Shanghai, China.
9Virginia University of Integrative Medicine, Fairfax, Va, USA.
10Beijing Advanced Innovation Center for Big Data-Based Precision Medicine, School of Engineering Medicine, Beihang University, Beijing, China.
11Engineering Research Center of Molecular and Neuro Imaging of Ministry of Education, School of Life Science and Technology, Xidian University, Xi'an, China.
Lieu
Étude monocentrique menée à l’hôpital affilié n°1 de l’Université Jiaotong de Xi’an (Chine).
Objectif
Évaluer l’efficacité de l’acupuncture après traumatisme crânien léger sur les symptômes du syndrome post-commotionnel, et examiner le lien entre l’amélioration clinique et les données de neuroimagerie.
Patients
Patients âgés de 18 à 75 ans, ayant présenté un traumatisme dans les 7 jours précédents avec un traumatisme crânien léger défini selon les critères du groupe de travail de l’OMS sur les neurotraumatismes (2005) :
- score de Glasgow (GCS) entre 13 et 15 à 30 minutes après l'accident ou lors de l'accès aux soins,
- et au moins un des signes suivants :
- perte de connaissance ≤ 30 minutes,
- amnésie post-traumatique < 24 heures,
- confusion ou désorientation.
Interventions
66 patients sont randomisés en trois groupes :
- Acupuncture (n=22) figure 1
- Fausse acupuncture (n=22) figure 1
- Liste d'attente (n=22)
Critères d’évaluation
- Critère principal :
- sévérité du syndrome post-commotionnel, évaluée à l’aide du questionnaire RPQ-16 (Rivermead Post-Concussion Symptoms Questionnaire ▶ A) mesuré au début de l’étude, à un mois (fin du traitement) et lors d’un suivi réalisé entre 6 et 12 mois.
A. RPQ-16. Le questionnaire de Rivermead des symptômes post-commotionnels
Le Rivermead Post-Concussion Symptoms Questionnaire (RPQ-16) est un auto-questionnaire destiné à apprécier l’intensité des symptômes post-commotionnels. Il demande au patient de comparer son état actuel à celui qui précédait l’accident et de préciser, pour chacun des symptômes, le degré de gêne ressenti au cours des 7 derniers jours.
Chaque item est coté de 0 à 4 : 0 = jamais éprouvé ; 1 = pas plus problématique qu’avant ; 2 = problème léger ; 3 = problème modéré ; 4 = problème sévère. Cette échelle ne mesure donc pas seulement la présence d’un symptôme, mais son aggravation par rapport à l’état antérieur.
Maux de tête ; étourdissements ; nausées et/ou vomissements ; sensibilité aux bruits, être facilement perturbé par un bruit fort ; troubles du sommeil ; épuisement, être plus rapidement fatigable ; irritabilité, se mettre facilement en colère ; sentiments d’être déprimé ou au bord des larmes ; sentiments de frustration ou d’impatience ; oublis, mauvaise mémoire ; faible niveau de concentration ; ralentissement de la pensée ; vision floue ; sensibilité exagérée à la lumière, être facilement perturbé par une lumière vive ; vision double ; agitation.
- Critères secondaires :
-IRM en tenseur de diffusion (DTI, Diffusion Tensor Imaging), évaluée avant et après l’intervention (▶ B)
- analyse de la relation entre les modifications d’imagerie et l’évolution clinique.
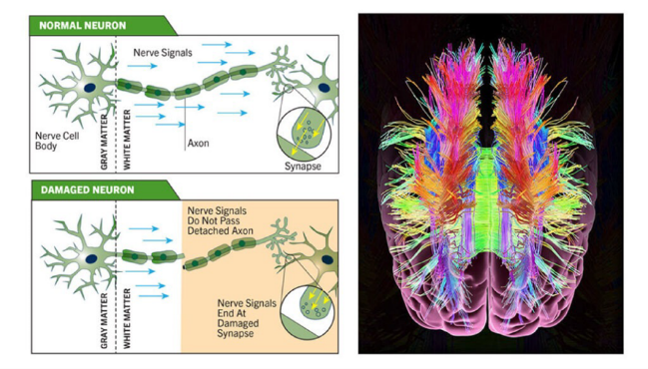
B. IRM en tenseur de diffusion (DTI). Critères d’évaluation microstructurale
La DTI mesure la diffusion de l’eau dans le tissu cérébral. Dans la substance blanche normale cette diffusion est orientée le long des fibres nerveuses ce qui traduit leur organisation. Cette propriété est appelée anisotropie. L’anisotropie fractionnelle (FA) en constitue l’indicateur principal.
Une diffusion orientée correspond à une organisation structurée de la substance blanche. À l’inverse une diffusion moins orientée traduit une désorganisation microstructurale pouvant refléter des altérations axonales ou myéliniques. La DTI ne visualise pas directement les fibres mais en infère l’intégrité à partir du comportement de l’eau.
La DTI permet de détecter des anomalies invisibles à l’IRM conventionnelle en particulier dans les traumatismes crâniens légers. Elle donne accès à des atteintes microstructurales et permet de mettre en relation ces anomalies avec des symptômes persistants notamment cognitifs ou émotionnels.
L’analyse DTI s’organise en trois étapes complémentaires : une comparaison à des sujets sains pour identifier les anomalies, une analyse des modifications après intervention et une étude de leur relation avec l’évolution clinique.
La comparaison à un groupe contrôle sain permet d’identifier des régions d’intérêt au sein de la substance blanche. Ces régions ne constituent pas en elles-mêmes un résultat de l’étude mais définissent le cadre de l’analyse en localisant les zones pertinentes pour l’évaluation des modifications ultérieures.
Les paramètres de diffusion sont ensuite comparés avant et après intervention dans les régions d’intérêt identifiées. L’objectif est d’évaluer l’évolution des mesures microstructurales sans préjuger du sens des variations observées.
Enfin les variations des paramètres d’imagerie sont mises en relation avec les variations des scores cliniques. Cette analyse vise à explorer le lien entre modifications microstructurales et évolution symptomatique en articulant données d’imagerie et données cliniques.
Principaux résultats
- Critère principal :
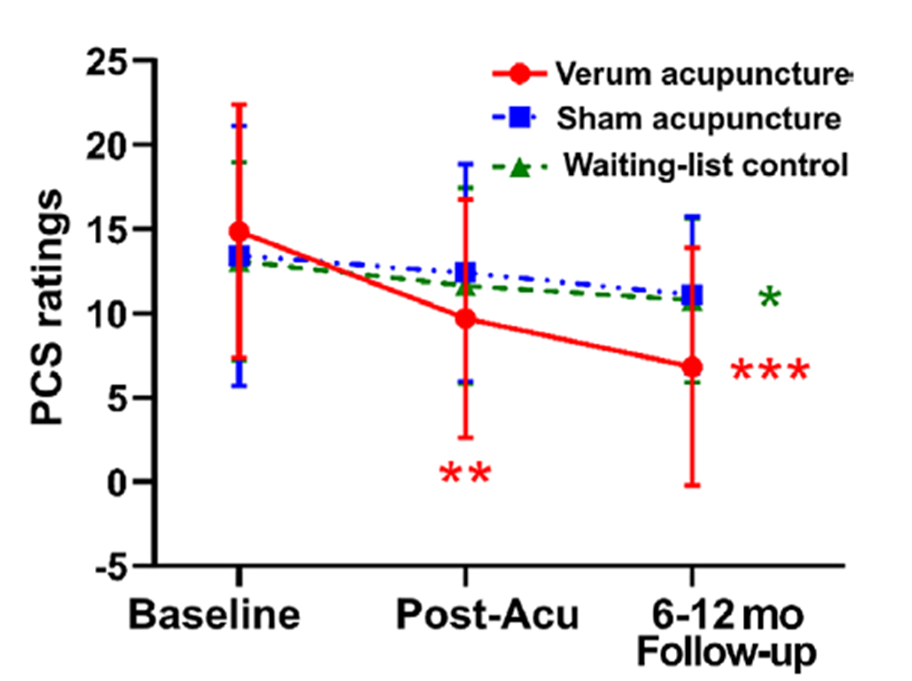
- Réduction significative du score RPQ-16 uniquement dans le groupe acupuncture.
- Supériorité de l’acupuncture par rapport aux groupes fausse acupuncture et liste d’attente.
- Absence de différence entre fausse acupuncture et liste d’attente.
- Effet maintenu à 6–12 mois.
Figure 2. Évolution du score RPQ-16 mesurant la sévérité des symptômes post-commotionnels (PCS) dans les trois groupes (● acupuncture, ■ fausse acupuncture, ▲ liste d’attente) aux différents temps d’évaluation (baseline, post-traitement, suivi à 6–12 mois) (Wang ZN et al., 2025).
Critères secondaires :
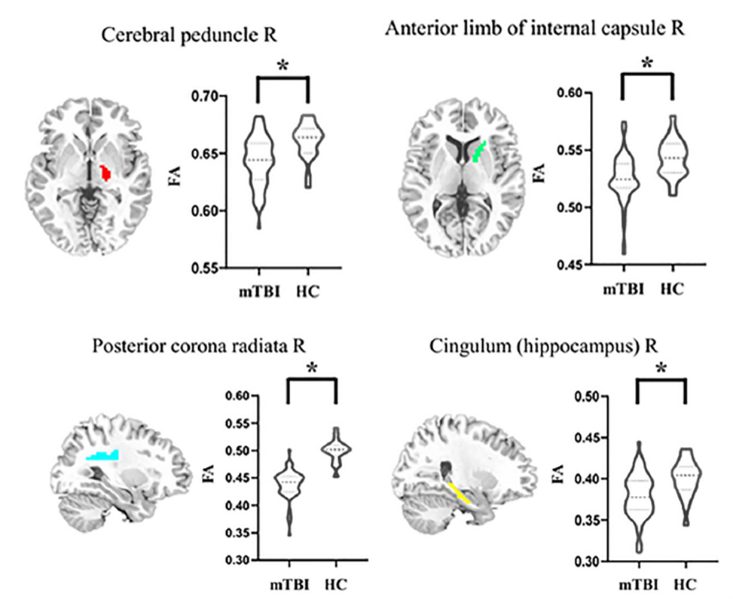
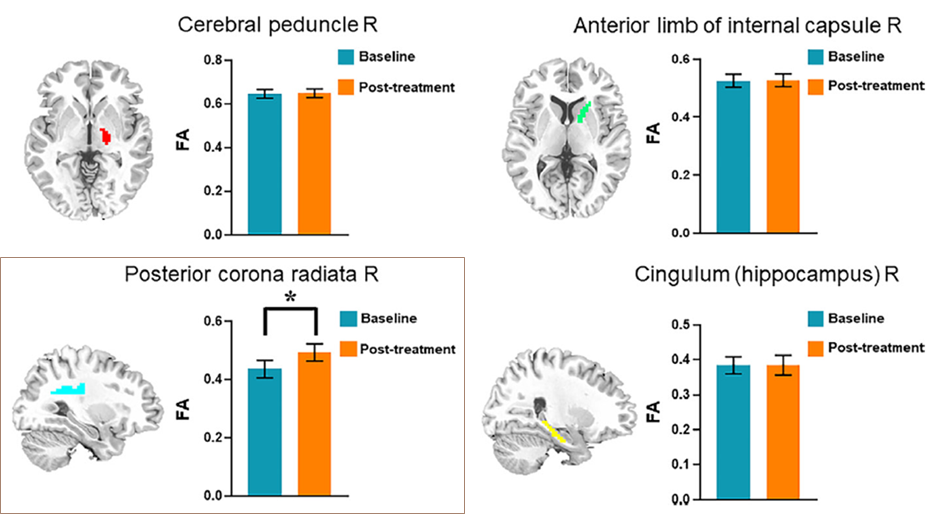
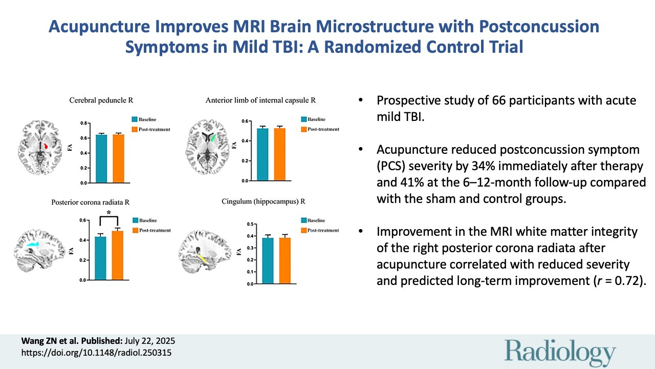
- Parmi les quatre régions d’intérêt identifiées dans les traumatismes crâniens légers (voir ▶ 2) , une modification significative est observée uniquement dans la corona radiata postérieure droite (figure 3).
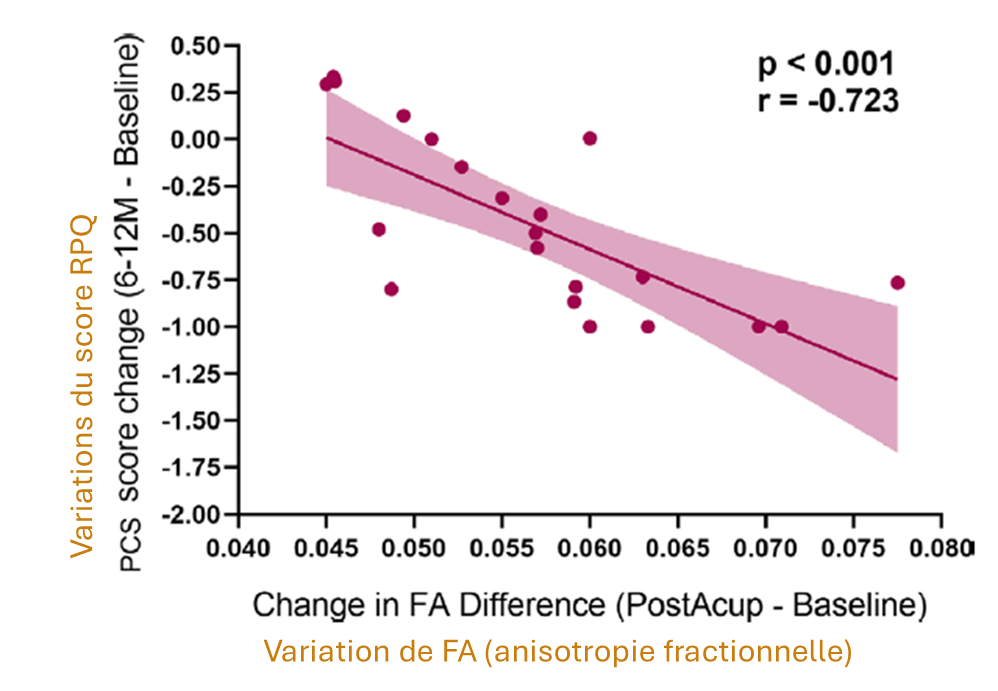
- Une corrélation négative est observée entre la variation de l’anisotropie fractionnelle (FA) dans cette région et l’évolution du score de symptômes post-commotionnels après traitement : plus la FA augmente, plus les symptômes diminuent (figure 4).
Figure 3. Évolution de l’anisotropie fractionnelle (FA) entre la valeur initiale et le post-traitement dans les quatre régions d’intérêt identifiées (pédoncule cérébral droit, capsule interne antérieure droite, corona radiata postérieure droite, cingulum hippocampique droit). Les barres représentent les valeurs moyennes avec leurs intervalles d’erreur. Une différence statistiquement significative est observée uniquement dans la corona radiata postérieure droite (*). (Wang ZN et al., 2025)
Figure 4. Corrélation entre la variation de l’anisotropie fractionnelle (FA) (post-traitement − valeur initiale) et la variation du score de symptômes post-commotionnels (RPQ-16) (6–12 mois − valeur initiale). Chaque point représente un participant. La ligne de régression et son intervalle de confiance sont représentés. Corrélation négative significative (r = −0,72 ; p < 0,001). (Wang ZN et al., 2025)
Conclusions des auteurs
L’acupuncture est associée à une amélioration durable des symptômes post-commotionnels, accompagnée de modifications de la substance blanche mesurées en IRM de diffusion, corrélées à l’évolution clinique.
Commentaires
Les traumatismes crâniens constituent une véritable « épidémie silencieuse », avec près de 69 millions de cas chaque année dans le monde (Dewan 2018 [2]). Leur incidence est estimée en Europe à environ 1 % de la population par an. La grande majorité des cas sont des formes légères, représentant près de 80 % des traumatismes. Les chutes constituent la première cause (≈ 56 %), suivies des accidents de la voie publique (≈ 17 %). Leur prise en charge constitue ainsi un enjeu majeur de santé publique, en raison de la fréquence des séquelles cognitives et fonctionnelles, y compris après des formes initialement légères.
Le protocole d'acupuncture
L’étude se distingue par une alternance des séances en décubitus ventral et en décubitus dorsal, avec, à chaque séance, six points standardisés. Il convient toutefois de noter que le protocole publié en 2016 [3] prévoyait initialement cinq points fixes, auxquels pouvaient s’ajouter un à trois points complémentaires choisis parmi 7C, 6MC, 3IG, 6VC, 3Rn, 6Rn, 10Rte, 14V, 17V et 20V. Par ailleurs, l’électroacupuncture n’était pas prévue dans ce protocole initial.
La norme STRICTA des rapports d’essais cliniques en acupuncture (MacPherson 2010 [4]) prévoit, dans son item 1, la justification du choix de spoints. Les auteurs s’appuient ici sur les fonctions classiquement attribuées (figure 5).
Figure 6. Justification du choix des points (d'après Wang ZN et al., 2025)
Les fonctions attribuées aux points peuvent être comprises comme des classes thérapeutiques, comparables dans leur principe aux classes pharmacologiques. Comme un médicament peut appartenir à plusieurs classes, un point peut relever de plusieurs fonctions. Ces catégories décrivent des profils d’effet et servent à organiser la stratégie thérapeutique, dans une logique combinatoire.
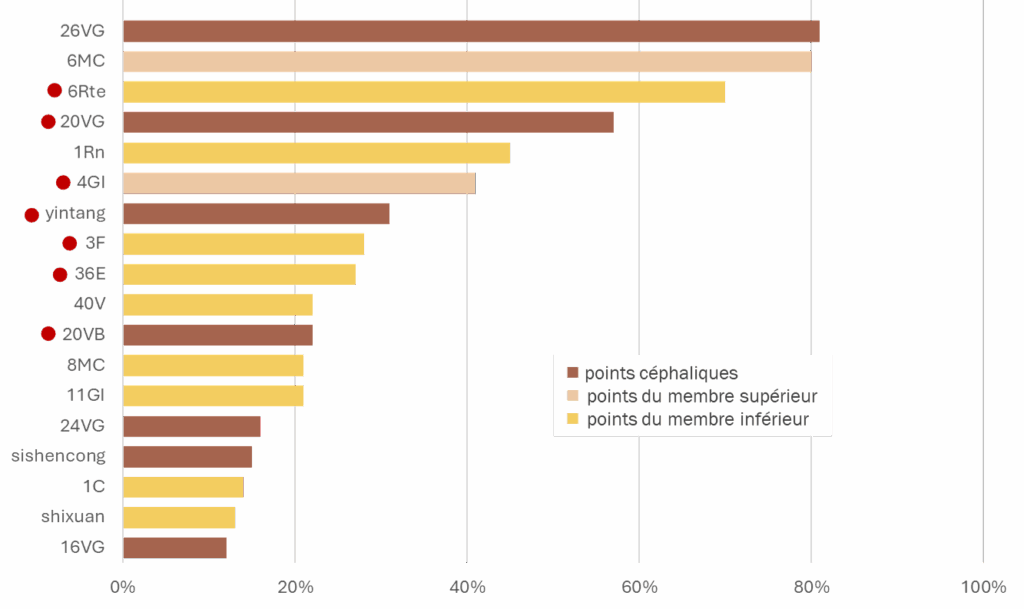
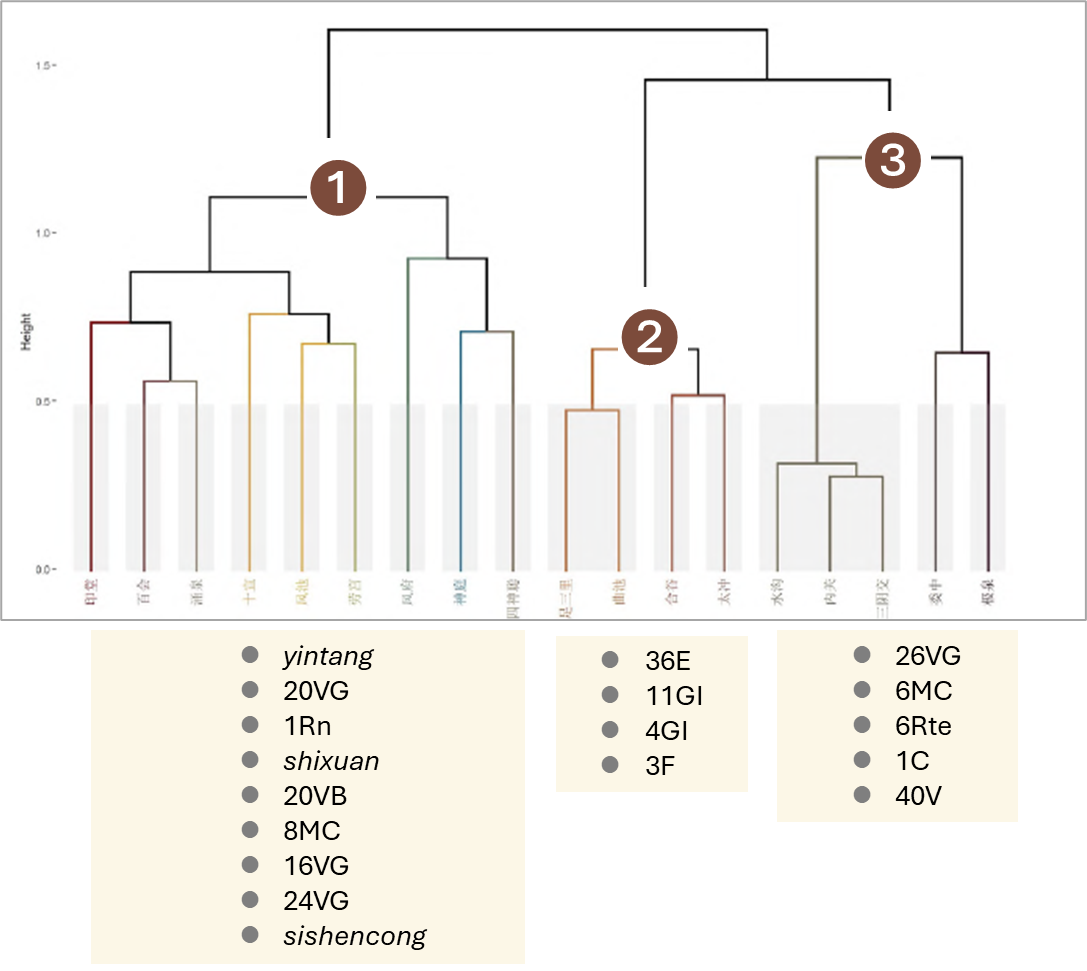
Une revue récente (Li 2025 [5]) propose une synthèse des pratiques d’acupuncture rapportées dans la littérature concernant spécifiquement les troubles de la conscience après traumatisme crânien, toutes sévérités confondues. Au total 92 études cliniques sont analysées ; l’extraction des protocoles permet d’identifier 85 prescriptions d’acupuncture exploitables incluant au total 54 points distincts. Les 18 points les plus fréquemment utilisés (plus de 10 citations) sont présentés dans la figure 7. Au-delà de cette fréquence d’utilisation, une analyse de classification hiérarchique — regroupement des points en fonction de leur co-utilisation dans les prescriptions — met en évidence des combinaisons préférentielles au sein des protocoles ; trois clusters sont ainsi identifiés, dont un groupe correspondant à la technique xingnao kaiqiao (醒脑开窍, « éveiller le cerveau et ouvrir les orifices ») du Pr Shi Xuemin (figure 8).
Figure 7. Points d’acupuncture les plus utilisés dans les troubles de la conscience après traumatisme crânien (d'après Li G et al., 2025)
Les 18 points présentés correspondent aux plus fréquemment cités dans la littérature (plus de 10 occurrences). Le symbole ● correspond aux points utilisés dans l’étude analysée ; tous y figurent à l’exception des points shu du dos (15V, 18V, 23V). Les points 26VG, 1Rn, 8MC et shixuan appartiennent au répertoire classique des points d’acupuncture de réanimation. Les trois premiers points 26VG, 6MC et 6Rte constituent la triade de base de la technique xingnao kaiqiao, largement utilisée dans le contexte des pathologies cérébrales, les 40V, 1C et 5P (ce dernier non représenté ici) formant la triade secondaire.
Figure 8. Dendrogramme de classification hiérarchique des points d’acupuncture utilisés dans les traumatismes crâniens (Li G et al., 2025)
Ce graphique est un dendrogramme, c’est-à-dire une représentation des proximités entre les points d’acupuncture selon leur fréquence d’association dans l'ensemble des protocoles analysés. Il concerne les 18 points les plus fréquemment cités. Chaque point apparaît en bas de la figure. Plus deux points sont reliés bas dans le schéma, plus ils sont utilisés ensemble de manière fréquente ; à l’inverse, plus la connexion se fait haut, plus leur association est rare ou indirecte. L’analyse permet ainsi de regrouper les points en ensembles cohérents, appelés clusters. Trois groupes principaux se dégagent : (1) groupe centré sur des points locaux crâniens et des points distaux de réanimation, (2) groupe de points systémiques de régulation du qi et du sang, et (3) groupe correspondant aux noyaux de la technique xingnao kaiqiao. Ce type de représentation permet de visualiser l’organisation interne des protocoles et de mettre en évidence des structures d’association qui ne sont pas toujours apparentes à la simple lecture des listes de points.
Évaluation de l'acupuncture
Une revue systématique avec méta-analyse (Tan 2019 [6]) incluant 49 essais randomisés (n = 3511), tous menés en Chine, suggère que l’acupuncture, seule ou associée à d’autres traitements, améliore le score de Glasgow (GCS, niveau de conscience), le Glasgow Outcome Scale (GOS, pronostic fonctionnel), les activités de la vie quotidienne et la mortalité chez les patients après traumatisme crânien. Toutefois, la qualité méthodologique des études est globalement faible, avec une forte hétérogénéité et un biais de publication marqué, limitant la solidité des conclusions.
Dans le prolongement de ces résultats, une revue systématique plus récente (Li 2025 [7]), incluant 11 essais randomisés (n = 896), s’intéresse spécifiquement à l’association de l’acupuncture avec l’oxygénothérapie hyperbare (HBO). Elle montre que l’ajout de l’acupuncture, notamment de l’électroacupuncture, est associé à une amélioration significative du score de Glasgow (GCS), ainsi qu’à une augmentation du taux de récupération de la conscience et du taux d’efficacité globale par rapport à HBO seule. Par ailleurs, une analyse en sous-groupes suggère un effet plus marqué lorsque l’intervention est initiée précocement. Néanmoins, là aussi, la qualité des preuves disponibles reste faible et impose une interprétation prudente de ces résultats.
Les recommandations de bonne pratique incluant l’acupuncture dans l’analyse des options de prise en charge du traumatisme crânien restent peu nombreuses. Quatre documents ont été identifiés (Evidence in Acupuncture 2026 [8]), dont trois formulent des recommandations favorables (figure 9). Le guideline états-unien du Department of Veterans Affairs / Department of Defense (2021) conclut à une absence de données suffisantes pour recommander ou non son utilisation. Les recommandations de la Spanish Society of Neurorehabilitation (2025) concernent principalement la prise en charge de la douleur, notamment neuropathique et de l’épaule hémiplégique. Celles de l’Ontario Neurotrauma Foundation (2014), centrées sur l’enfant, proposent l’acupuncture comme option dans les troubles du sommeil et les céphalées après traumatisme crânien. Enfin, la Colorado Division of Workers' Compensation (2012), agence publique de l’État du Colorado, intègre l’acupuncture parmi les traitements possibles des céphalées et douleurs associées.
Figure 9. Recommandations de bonne pratique sur la prise en charge des traumatismes crâniens ayant inclus l’acupuncture dans l’analyse des données (source : Evidence in Acupuncture 2026 [8]). ✓ L'acupuncture option thérapeutique. ✕ l'acupuncture non recommandée.
L’essai de Wang et al. (2025), rapporté ici et publié dans une revue majeure (Radiology, Impact Factor 15,2), constitue la première étude à comparer l’acupuncture à une fausse acupuncture dans ce contexte. Il marque une étape méthodologique importante, consolide les données disponibles et ouvre des perspectives en apportant, en complément des résultats cliniques, des éléments d’objectivation par imagerie cérébrale.
Dans un registre complémentaire, les données issues des études observationnelles permettent d’apprécier l’intérêt de l’acupuncture en conditions de pratique réelle, notamment dans les formes aiguës de traumatisme crânien (encadré Acupuncture et traumatisme crânien aigu).
Une étude de cohorte rétrospective taïwanaise1 menée à partir de la base de données hospitalière multi-institutionnelle Chang Gung Research Database (CGRD), évalue l’effet de l’acupuncture sur la récupération de la conscience après traumatisme crânien aigu.
Au total, 2163 patients adultes hospitalisés pour traumatisme crânien aigu entre 2007 et 2021 ont été inclus, dont 237 ont reçu au moins six séances d’acupuncture. Le critère principal est l’évolution du score de Glasgow entre l’admission et 90 jours, classée en trois catégories : amélioration significative (gain ≥ 3 points), état stable (variation de 0 à 2 points) et aggravation (diminution du score).
Les patients du groupe acupuncture présentent une sévérité initiale plus importante, avec moins de formes légères à modérées (40,5 % vs 66,4 % ; score de Glasgow 11–15) et une plus grande proportion de formes sévères (score de Glasgow 3–10) que le groupe sans acupuncture. Une analyse après appariement par score de propension est réalisée afin de rendre les groupes comparables sur les principales caractéristiques initiales.
Dans l’ensemble de la cohorte, une amélioration est plus fréquemment observée dans le groupe acupuncture. Après appariement par score de propension, cette différence persiste, avec une probabilité d’amélioration du score de Glasgow à 90 jours environ deux fois plus élevée. L’analyse en sous-groupes suggère un effet plus marqué chez les patients jeunes et dans les formes légères à modérées, sans bénéfice significatif dans les formes sévères. L’effet global semble ainsi principalement porté par ces formes moins graves.
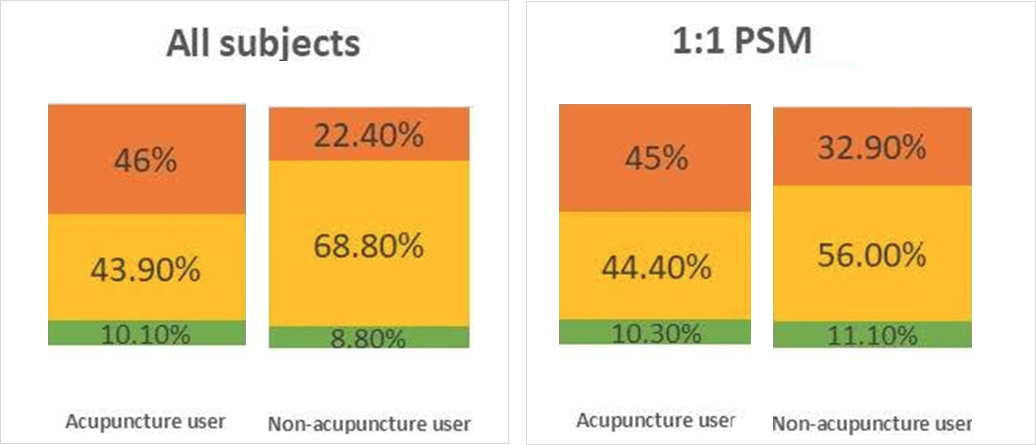
Figure A2. Répartition des patients selon l’évolution du score de Glasgow à 90 jours, avant et après appariement (Lin et al., 2023). À gauche, analyse sur l’ensemble de la cohorte ; à droite, analyse après appariement par score de propension (1:1 PSM). L’acupuncture est associée à une augmentation de la proportion d’amélioration et à une diminution des aggravations, effet qui persiste après appariement.
1. Lin CC, Chen HY, Tseng CY, Yang CC. Effect of Acupuncture on Recovery of Consciousness in Patients with Acute Traumatic Brain Injury: A Multi-Institutional Cohort Study. Healthcare (Basel). 2023;11(16):2267. https://doi.org/10.3390/healthcare11162267
Mécanisme d'action de l'acupuncture
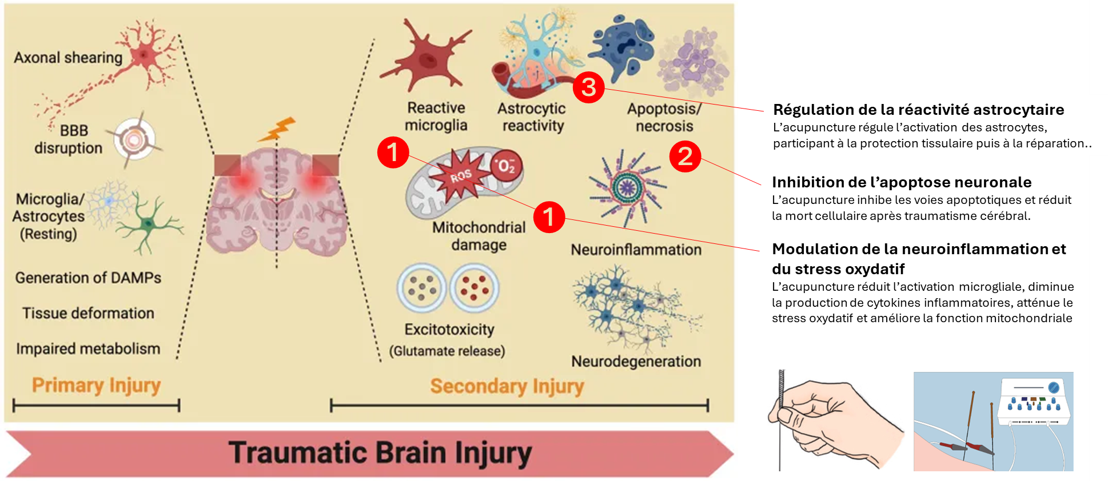
Dans un registre mécanistique, la revue systématique d’études expérimentales animales de Wu et al. (2024) [9], fondée sur 14 études publiées entre 2013 et 2023 dans des modèles animaux de traumatisme crânien, situe l’acupuncture à l’interface des grandes voies de la lésion secondaire. Les effets décrits, impliquant notamment les cellules gliales (microglie et astrocytes), l’autophagie et l’apoptose, s’inscrivent dans des processus déjà identifiés comme déterminants de l’évolution post-traumatique (figure 10). Cette convergence contribue à étayer la plausibilité biologique de l’acupuncture dans ce contexte.
Figure 10. Effets documentés de l’acupuncture sur les mécanismes de la lésion secondaire après traumatisme crânien (d’après Wu et al., 2024)
La lésion primaire correspond aux dommages mécaniques immédiats liés au traumatisme, incluant le cisaillement axonal (axonal shearing), la rupture de la barrière hémato-encéphalique (BBB disruption), l’activation initiale des cellules gliales, la libération de signaux de danger (DAMPs), la déformation tissulaire et les altérations du métabolisme.
La lésion secondaire regroupe les processus biologiques évolutifs responsables de l’aggravation des lésions, notamment l’activation microgliale (reactive microglia), la réactivité astrocytaire (astrocytic reactivity), le stress oxydatif et les lésions mitochondriales (mitochondrial damage), l’excitotoxicité liée au glutamate (excitotoxicity), la neuroinflammation, l’apoptose/nécrose (apoptosis/necrosis) et la neurodégénérescence.
L’acupuncture est associée à une modulation de certains de ces processus, en particulier (1) la neuroinflammation et le stress oxydatif, (2) l’apoptose neuronale et (3) la réactivité astrocytaire.
La modulation de la neuroinflammation et des processus de neurodégénérescence, impliqués dans l’évolution secondaire du traumatisme crânien, pourrait se traduire par une réduction du risque de complications neurologiques à long terme.
L'acupuncture est associée à une diminution du risque d’AVC et de démence après traumatisme crânien
Le traumatisme crânien est associé à une augmentation du risque ultérieur d’accident vasculaire cérébral et de démence. Ce sur-risque est bien documenté dans la littérature (Turner 2021 [10], Fann 2018 [11]).
Deux études taïwanaises (Shih 2014 [12], Juan 2019 [13]) ont évalué l’impact de l’acupuncture dans ce contexte. Elles reposent toutes deux sur la Longitudinal Health Insurance Database (LHID), base nationale d’assurance maladie permettant le suivi longitudinal de larges populations — distincte de la Chang Gung Research Database (CGRD) citée précédemment. Nous avons déjà souligné l’intérêt la LHID, notamment pour l’estimation de l’incidence des pneumothorax après acupuncture [14].
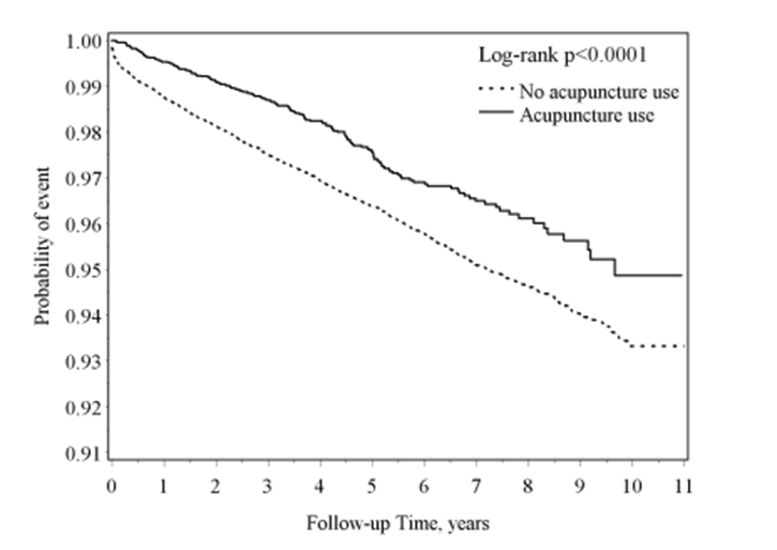
La première étude (Shih 2014 [12]) analyse la survenue des AVC. Elle inclut 37 045 patients traumatisés crâniens identifiés entre 2000 et 2008, dont 7 409 exposés à l’acupuncture appariés à 29 636 non exposés, avec un suivi jusqu’à la fin de l’année 2010 (figure 11). L’incidence des AVC est plus faible dans le groupe acupuncture (4,9 vs 7,5 pour 1000 personnes-années). Le recours à l’acupuncture est associé à une diminution relative du risque d’AVC de 41 % (HR = 0,59 ; IC95 % : 0,50–0,69).
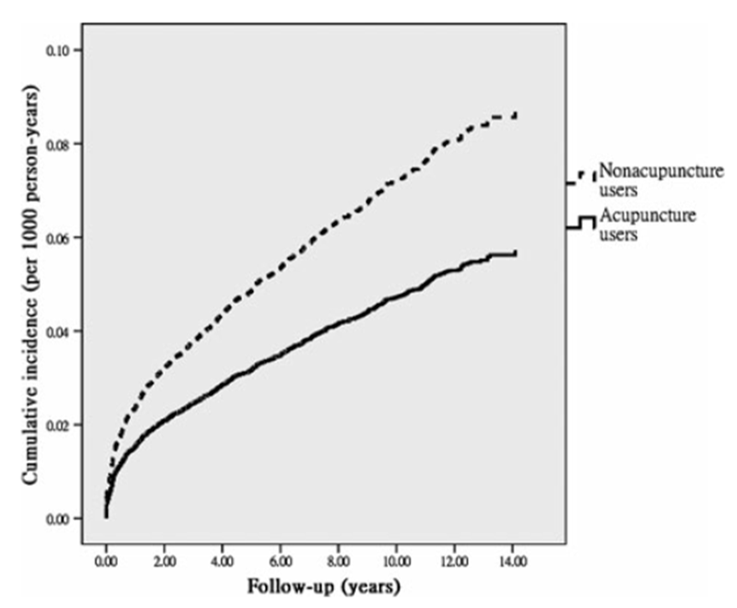
La seconde étude (Juan 2019 [13]) porte sur la survenue de la démence. Elle inclut 15 440 patients traumatisés crâniens âgés de 20 à 70 ans, identifiés entre 1998 et 2007, dont 6 308 exposés à l’acupuncture et 9 132 non exposés, avec un suivi jusqu’à la fin de l’année 2012 (figure 12). L’incidence de la démence est plus faible dans le groupe acupuncture (6,11 vs 9,64 pour 1000 personnes-années). Le recours à l’acupuncture est associé à une diminution relative du risque de démence de 35 % (HR = 0,65 ; IC95 % : 0,57–0,76).
Les deux études reposent sur une même base de données mais présentent des critères d’inclusion différents, expliquant leurs effectifs distincts. Dans un contexte où peu d’interventions ont montré un impact sur le risque vasculaire et neurodégénératif après traumatisme crânien, ces résultats apportent un signal épidémiologique en faveur de l’acupuncture.
L'essentiel à retenir
Cet essai contrôlé randomisé contre fausse acupuncture, premier dans ce contexte et publié dans une revue de premier plan, montre une amélioration significative et durable des symptômes post-commotionnels, avec un effet maintenu à 6–12 mois.
L’amélioration clinique est corrélée à des modifications de la substance blanche en IRM de diffusion (DTI). Cette observation est cohérente avec les données issues des modèles animaux et renforce la plausibilité biologique de l’acupuncture dans ce cadre.
Deux grandes études de cohorte issues de la base nationale taïwanaise suggèrent une association entre le recours à l’acupuncture après traumatisme crânien et une diminution du risque d’AVC et de démence à long terme.
Les données cliniques, de neuroimagerie, épidémiologiques et expérimentales animales constituent ainsi un ensemble convergent et cohérent en faveur d'une place de l’acupuncture dans la prise en charge des traumatisés crâniens.
Diaporama
Aller au contenu PDFDr Johan Nguyen
Références
- Wang ZN, Ding JR, Li X, Shi L, Yin B, Bai GH, Fang M, Lao LX, Tian J, Bai LJ. Acupuncture Improves MRI Brain Microstructure with Postconcussion Symptoms in Mild TBI: A Randomized Controlled Trial. Radiology. 2025 Jul;316(1):e250315. https://doi.org/10.1148/radiol.250315 🔓
- Dewan MC, Rattani A, Gupta S, Baticulon RE, Hung YC, Punchak M, Agrawal A, Adeleye AO, Shrime MG, Rubiano AM, Rosenfeld JV, Park KB. Estimating the global incidence of traumatic brain injury. J Neurosurg. 2018 Apr 27;130(4):1080-1097. https://doi.org/10.3171/2017.10.jns17352
- Zhang M. Acupuncture for Mild Traumatic Brain Injury:A Functional Magnetic Resonance Imaging Study ClinicalTrials.gov. 2016. https://clinicaltrials.gov/study/NCT02868671 🔓
- MacPherson H, Altman DG, Hammerschlag R, Youping L, Taixiang W, White A, et al. Revised STandards for Reporting Interventions in Clinical Trials of Acupuncture (STRICTA): extending the CONSORT statement. PLoS Med. 2010 Jun 8;7(6). https://doi.org/10.1371/journal.pmed.1000261🔓
- Li G, Liu SL, Fan SC, Shao L, Jiang XG, Cao Y, Pan L. [Analysis of acupoint selection patterns in acupuncture treatment for post-brain injury consciousness disorders using data mining techniques]. Youjiang Med Univ Natl. 2025;47(1):149–155. https://doi.org/10.3969/j.issn.1001-5817.2025.01.025
- Tan L, Zeng L, Wang N, Deng M, Chen Y, Ma T, Zhang L, Xu Z. Acupuncture to Promote Recovery of Disorder of Consciousness after Traumatic Brain Injury: A Systematic Review and Meta-Analysis. Evid Based Complement Alternat Med. 2019 Mar 19;2019:5190515. https://doi.org/10.1155/2019/5190515🔓
- Li G, Wang B, Fan S, Liu S, Shao L, Li C, Fang Y, Li J, Qiu M, Zhang Y, Pan L. The effect of acupuncture combined with hyperbaric oxygenation compared with hyperbaric oxygenation alone for patients with traumatic brain injury: a systematic review and meta-analysis. Front Neurol. 2025 May 2;16:1538740. https://doi.org/10.3389/fneur.2025.1538740🔓
- Nguyen J, Gerlier JL, Goret O. Traumatic Brain Injury. Evidence in Acupuncture. April 2026. 🔓
- Wu M, Song W, Teng L, Li J, Liu J, Ma H, Zhang G, Zhang J, Chen Q. Exploring the biological basis of acupuncture treatment for traumatic brain injury: a review of evidence from animal models. Front Cell Neurosci. 2024;18:1405782. https://doi.org/10.3389/fncel.2024.1405782🔓
- Turner GM, McMullan C, Aiyegbusi OL, Bem D, Marshall T, Calvert M, Mant J, Belli A. Stroke risk following traumatic brain injury: Systematic review and meta-analysis. Int J Stroke. 2021 Jun;16(4):370-384. https://doi.org/10.1177/17474930211004277🔓
- Fann JR, Ribe AR, Pedersen HS, Fenger-Grøn M, Christensen J, Benros ME, Vestergaard M. Long-term risk of dementia among people with traumatic brain injury in Denmark: a population-based observational cohort study. Lancet Psychiatry. 2018 May;5(5):424-431. https://doi.org/10.1016/s2215-0366(18)30065-8
- Shih CC, Hsu YT, Wang HH, Chen TL, Tsai CC, Lane HL, Yeh CC, Sung FC, Chiu WT, Cherng YG, Liao CC. Decreased risk of stroke in patients with traumatic brain injury receiving acupuncture treatment: a population-based retrospective cohort study. PLoS One. 2014 Feb 19;9(2):e89208. https://doi.org/10.1371/journal.pone.0089208 🔓
- Juan YH, Livneh H, Huang HJ, Lu MC, Yeh CC, Tsai TY. Decreased Risk of Dementia Among Patients With Traumatic Brain Injury Receiving Acupuncture Treatment: A Population-Based Retrospective Cohort Study. J Head Trauma Rehabil. 2019 Sep/Oct;34(5):E17-E23. https://doi.org/10.1097/htr.0000000000000464
- Nguyen J. Quel est le risque de pneumothorax après acupuncture ? Acupuncture Preuves & Pratiques. Février 2024. https://gera.fr/pneumothorax-et-acupuncture/ 🔓
Mots-clés : Neurologie