L’acupuncture est systématiquement classée parmi les « thérapeutiques complémentaires et alternatives », également désignées sous les termes de « médecines intégratives » ou de « pratiques de soins non conventionnelles ». Ces expressions renvoient à une même nébuleuse regroupant des thérapeutiques, des pratiques de soutien en santé publique ou de bien-être, comme des démarches d’inspiration spirituelle. Aucune définition opératoire ne permet de rendre compte de manière cohérente, sans contradictions, du contenu et des limites de cette catégorie.
Cette indétermination n’est pas contingente. Elle est structurelle : elle ne relève pas d’un défaut de clarification mais de la logique même de la catégorie et se maintient parce qu’elle sert des intérêts. La catégorisation est performative : en instituant comme champ unifié un ensemble hétérogène de pratiques, elle produit un espace qui devient un enjeu académique, professionnel, financier et idéologique, tant pour son contrôle que pour son accès.
Nous avons déjà évoqué l’Agence des médecines complémentaires et alternatives (devenues adaptées A-MCA), dont l’ambition était d’accéder à un statut d'agence gouvernementale [1]. Sur le plan académique et universitaire, le Collège universitaire de médecine intégrative et complémentaire (CUMIC) et la Non-Pharmacological Intervention Society (NPIS) se sont proposés comme acteurs de structuration de cet espace.
Trois affaires médiatiques récentes illustrent les effets prévisibles d’une catégorisation artificielle qui porte en elle-même les conditions de controverses récurrentes.
Le Point, le Pr Fabrice Berna et la Libre Université du Samadeva
Publié par Le Point le 28 septembre 2025, l’article d’Olivier Hertel intitulé « Université sous emprise : l’ombre du Samadeva » et sous-titré "Comment un psychiatre, professeur des Hôpitaux universitaires de Strasbourg, promeut les pratiques douteuses d’un mouvement controversé" [2], met en cause le professeur Fabrice Berna, vice-président du Collège universitaire de médecine intégrative et complémentaire (CUMIC). L’enquête décrit la proximité du Pr Berna avec la Libre Université du Samadeva, organisation fondée par Idris Lahore, de son vrai nom Patrick Jean Pétri, dont la pensée s’inspire notamment des enseignements de Rudolf Steiner et de Georges Gurdjieff, figures des courants ésotériques européens du XXᵉ siècle. Cette structure est citée dans le rapport d’activité 2016-2017 de la Mission interministérielle de vigilance et de lutte contre les dérives sectaires (Miviludes).
Selon l’article, Fabrice Berna a reçu, au début des années 2000, une formation directe auprès d’Idris Lahore. Dans les remerciements de sa thèse de médecine soutenue en 2006 figure : « À M. Pétri, pour son apport précieux à ma formation de médecin et de psychiatre. » Le journaliste indique également que le psychiatre a obtenu à cette époque le titre de praticien en « Euphonie énergétique ».
Son épouse, psychologue, a également suivi l’enseignement dispensé à la Libre Université du Samadeva. Ensemble, ils ont fondé en Allemagne le Lahore Institut, portant le nom du fondateur du mouvement et présenté comme le représentant officiel du Samadeva dans le pays. Le Lahore Institut servait également de base à Dynamis, une école de naturopathie où le professeur Berna est mentionné comme président d’honneur mais aussi comme intervenant,
Le journaliste évoque ainsi un entrisme dans le champ académique des pseudo-médecines sous la bannière des médecines intégratives et le couvert institutionnel du CUMIC.
Cet article a fait l'objet d'une réponse indirecte du Pr Berna, diffusée sur le réseau LinkedIn, via le Pr Bruno Falissard [3] .
L’Express, le Pr Grégory Ninot et le NPIS Summit
Publié le 9 octobre 2025, l’article de L’Express signé Stéphanie Benz et intitulé « Mélange des genres. L’encombrant réseau du Pr Grégory Ninot » [4] examine les zones d’ombre entourant la Non-Pharmacological Intervention Society (NPIS) dont l'objet sont les INM (interventions non médicamenteuses), fondée et présidée par le professeur Grégory Ninot, de l'Université de Montpellier. Sur le site internet du journal, l'article est présenté sous un autre titre : "L’encombrant réseau du Pr Grégory Ninot, le scientifique qui prétend évaluer les médecines douces" [4].
L’enquête décrit le fonctionnement du NPIS Summit, congrès international organisé sous l’égide de la société, où figurent de nombreux stands commerciaux tenus par des entreprises ou associations promouvant des pratiques jugées fortement controversées telles que la naturopathie, la fasciathérapie ou la médecine anthroposophique. Ces liens se retrouvent également parmi les intervenants et les membres du comité scientifique du congrès ainsi qu’au sein même du conseil d’administration de la NPIS.
L’article souligne également les liens entre la Ligue contre le cancer et le professeur Ninot, membre de son conseil scientifique. La Ligue a signé avec lui un contrat de recherche de 500 000 euros sur trois ans, portant sur un référentiel des interventions non médicamenteuses, présenté comme un moyen de « séparer le bon grain de l’ivraie ». En d’autres termes, la Ligue finance le professeur Ninot pour donner son avis sur des pratiques qui, pour certaines, sont représentées au sein du conseil d’administration de la NPIS, font l’objet d’interventions régulières dans ses congrès ou soutiennent ces événements par des stands commerciaux.
Le professeur Ninot, interrogé par L’Express, reconnaît avoir commis certaines erreurs de jugement dans le choix de ses partenaires tout en affirmant que la NPIS agit dans un cadre transparent et conforme à l’intérêt public. Il se défend de tout manquement éthique, évoquant une démarche d’ouverture visant à soumettre les pratiques non médicamenteuses à la rigueur de la recherche clinique. S’il refuse d’écarter a priori ces pratiques, c’est, explique-t-il, « pour mieux leur montrer le chemin de la science ». Il précise enfin que « tous [les] membres s’engagent par écrit à ne pas faire de prosélytisme pour leurs activités dans le cadre de [leurs] travaux ». Curieuse société savante médicale où l’on doit montrer la voie de la science à ses membres tout en leur enjoignant de s’abstenir de tout prosélytisme.
L’Express, le Pr Bruno Falissard et la psychanalyse
Un article de L’Express publié en février 2026, également signé Stéphanie Benz et intitulé "Freud et l’autisme, le credo de l’influent Pr Falissard", met en cause ce dernier, professeur de santé publique et épidémiologiste, psychiatre et ancien président de la Société française de psychiatrie de l’enfant et de l’adolescent [5]. Le Pr Falissard est par ailleurs membre du conseil d'administration du CUMIC, mais aussi président d'honneur de la NPIS. Sur le site internet du journal, l'article est présenté sous un autre titre : "Psychanalyse, autisme et pseudothérapies : enquête sur les ambiguïtés de l'influent Pr Bruno Falissard" [5].
La journaliste lui reproche ses interventions répétées en faveur de la psychanalyse, notamment dans la prise en charge de l’autisme et revient sur ses prises de position publiques visant à en défendre la place dans le débat institutionnel.
Elle met en tension l’ampleur du curriculum vitae du Pr Falissard — polytechnicien, professeur de santé publique, directeur d’une unité mixte de recherche Inserm (UMR U1018, Université Paris-Saclay), auteur de plusieurs centaines de publications — et ses prises de position publiques en faveur de la psychanalyse. Elle souligne un décalage entre cette stature académique et la faiblesse d’ensemble de l'évaluation clinique de la psychanalyse ainsi que la contribution personnelle limitée qu'il y a apporté notamment dans le champ de l’autisme, avec une seule étude, décrite comme méthodologiquement faible, portant sur vingt-cinq cas.
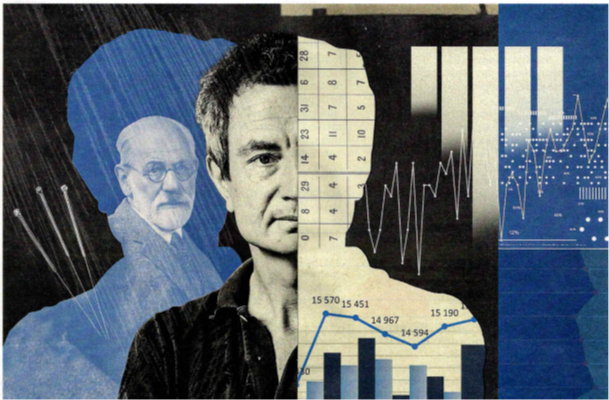
Dans l’article, l’ambiguïté est accentuée par l’appartenance du Pr Falissard au CUMIC, décrit comme un regroupement de « fervents partisans » de pratiques controversées (figure 1).
Figure 1. L’ambiguïté du Pr Falissard (L’Express du 19 février 2026)
L’illustration construit visuellement une frontière normative entre médecine légitime et pratiques disqualifiées. À droite, l’univers de la mesure – courbes, graphiques, graduations – symbolise la médecine fondée sur la preuve statistique et la légitimité scientifique. À gauche, la figure de Freud renvoie à la psychanalyse, tandis que les aiguilles d’acupuncture signent le registre des pratiques disqualifiées dont elles constituent l’emblème totémique. Le visage du professeur Falissard est scindé par cette opposition : d’un côté, la compétence académique et scientifique reconnue ; de l’autre, sa défense de la psychanalyse, renvoyée au versant disqualifié de la frontière, aux côtés de l’acupuncture.
Commentaires
Ces affaires médiatiques doivent être replacées dans la campagne de dénonciation publique engagée depuis plusieurs années par la mouvance NoFakeMed, visant un ensemble d’interventions thérapeutiques présentées comme « pseudomédecines ». L’objet en est l’imposition d’une frontière normative, à leurs yeux déjà toute tracée et non discutable, entre médecine légitime (supposée validée par les preuves) et pratiques disqualifiées (supposées non validées par les preuves).
Ces trois affaires paraissent de natures différentes. La première met en évidence la tension entre une posture académique, accompagnée de prises de position publiques revendiquant un rôle de surplomb et de clarification du champ et un parcours individuel resté masqué, engagé dans des pratiques qui participent des ambiguïtés mêmes de ce champ. La seconde met en lumière le fait qu’un dispositif institutionnel, se présentant comme instance de clarification scientifique, fonctionne en réalité comme un espace d’auto-légitimation des pratiques qu’il entend encadrer. La troisième révèle le décalage entre une autorité scientifique solidement établie dans le champ de l’évaluation méthodologique et la défense publique d’une pratique psychothérapique controversée sur le plan théorique et demeurée très faiblement étayée par des données probantes.
Mais au-delà de leurs spécificités, ces affaires mettent en question la proximité de personnalités universitaires avec des pratiques estimées disqualifiées, proximité soupçonnée d’influencer leurs actions et leurs prises de position publiques. Le récit ainsi construit est celui d’un entrisme des partisans de ces pratiques au sein des institutions médicales. Un précédent numéro de L’Express titrait en couverture : « Homéopathie, acupuncture, anthroposophie… Le lobby des médecines douces », avec pour sous-titre : « Comment les thérapies alternatives s’infiltrent à l’hôpital et à l’université » [1].
Il y a ainsi un paradoxe au fait que le CUMIC, comme la NPIS, qui se donnent pour objectif de structurer et de clarifier le domaine, se trouvent eux-mêmes impliqués dans les controverses qu’ils prétendent dépasser, devenant à leur tour des objets du conflit.
Ils se heurtent, en fait, à l’incohérence d'un champ qui n'a de réalité qu'a travers l'affrontement idéologique qu'il cristallise. Cette impasse impose une conclusion : les « médecines intégratives et complémentaires » ne constituent pas un espace à structurer, mais une catégorie à déconstruire.
Déconstruire les "médecines intégratives et complémentaires"
Le problème n’est pas organisationnel mais conceptuel. Les controverses tiennent à la catégorie elle-même qui agrège artificiellement des réalités profondément hétérogènes. Elle entretient une confusion à plusieurs niveaux (voir encadré 1) :
- Confusion des techniques et de leurs finalités : sont réunies sous une même bannière des pratiques relevant du champ thérapeutique — espace structuré par des normes d’indication, de bénéfice attendu, d’évaluation du risque et de responsabilité professionnelle —, des pratiques d’accompagnement ou de soutien et des démarches de bien-être ou d’épanouissement personnel, éventuellement d’inspiration spirituelle. Ces pratiques obéissent à des logiques distinctes et n’impliquent ni les mêmes objectifs ni les mêmes exigences.
- Confusion des régimes de validation : validation médicale et scientifique, encadrement réglementaire des pratiques et légitimation ou dénonciation sociale (le risque sectaire) se trouvent superposées alors qu’elles relèvent de critères et d’autorités différents. Le débat est simultanément scientifique, épistémologique, administratif, moral et politique. Tant que ces registres restent entremêlés la controverse ne peut que se perpétuer.
- La confusion des pratiques et des registres de validation se prolonge en une confusion des acteurs eux-mêmes. Il devient difficile d’identifier l’objet exact du discours de chacun, le registre dans lequel il s’inscrit et l’autorité dont il se prévaut.
La catégorisation est performative. En unifiant artificiellement des pratiques hétérogènes, elle crée un champ dont le contrôle devient un enjeu académique, professionnel, financier et idéologique. Enjeu universitaire et académique, en ce qu’elle institue un nouvel objet spécifique d’expertise : les marges du champ médical. Enjeu professionnel, parce qu’elle participe à la légitimation des pratiques et à la définition de standards. Enjeu financier, à travers les formations et accréditations qu’elle rend possibles. Enjeu idéologique enfin, et surtout, car la définition même du périmètre engage une conception de ce qu’est la médecine, de ce qu’elle inclut et de ce qu’elle exclut.
La catégorie produit le territoire même sur lequel se joue la controverse. Tant que le débat porte sur un ensemble englobant et indéterminé, aucune sortie n’est possible ; il faut donc déconstruire le cadre qui structure le conflit. Cela suppose de renoncer à une logique identitaire porteuse des présupposés et de la charge polémique attachés à la catégorie, au profit d’une analyse individuelle des pratiques distinguant et hiérarchisant les registres.
La controverse autour des médecines intégratives et complémentaires peut être éclairée à partir des travaux de Bruno Latour sur la cartographie des controverses. Une controverse scientifique ne se réduit pas à une opposition binaire pour ou contre ; elle met en présence une pluralité d’acteurs, d’arguments, d’institutions et d’intérêts qui ne parlent pas depuis le même registre.
Cartographier une controverse consiste à identifier les positions en présence, les autorités invoquées, les instruments mobilisés et les enjeux sous-jacents. Cette démarche ne vise pas à relativiser la question scientifique, mais au contraire à distinguer les plans sur lesquels elle se déploie.
Dans le cas des médecines intégratives et complémentaires, la controverse semble porter sur l’efficacité thérapeutique, mais la discussion se déplace en réalité vers d’autres registres — épistémologiques, éthiques, économiques, institutionnels ou idéologiques.
La cartographie rend visible cette superposition de registres. Elle permet de comprendre pourquoi la catégorie « médecines intégratives et complémentaires » entretient le conflit : en agrégeant des pratiques hétérogènes, elle dissout la discussion scientifique dans un vaste espace identitaire et idéologique. Clarifier la controverse suppose donc de séparer les registres et d’identifier les instances compétentes pour chacun d’eux.
NPIS, CUMIC : Les dénominations comme facteur de confusion
Les "interventions non médicamenteuses"
L’expression « interventions non médicamenteuses » (INM), en anglais non-pharmacological interventions (NPI), était déjà largement utilisée dans la littérature médicale, bien avant la création de la NPIS du Pr Ninot. La première revue systématique évaluant spécifiquement les non-pharmacological interventions dans une pathologie donnée est publiée en 1998 (Ebrahim 1998 [6]), et plus de 900 sont recensées aujourd'hui sur PubMed. Mais le périmètre de ce champ reste largement indéterminé, une analyse de 28 publications proposant une définition des NPI en relève 26 différentes, certaines incluant la chirurgie (Kooijmans 2025 [7]). Celle proposée par la NPIS apparaît comme l’une parmi d’autres et ne saurait être tenue pour consensuelle. Elle définit les INM comme un « protocole de prévention santé ou de soin efficace, personnalisé, non invasif, référencé et encadré par un professionnel qualifié » (Ninot 2025 [8]).
Le qualificatif « non invasif », qui vise à exclure les techniques chirurgicales, devrait logiquement exclure l'acupuncture, technique invasive, qui est pourtant régulièrement convoquée dans ce champ au point d’en être devenue l’emblème (figure 1 et 2). A l'inverse on voit apparaitre dans les publications la phytothérapie (Ninot 2018 [9]) ou encore des préparations minérales, mycologiques ou botaniques (Ninot 2020 [10]) qui relèvent, à l'évidence, d’une logique pharmacologique. Le périmètre des INM ainsi défini apparaît donc peu cohérent sur le plan conceptuel.
L’introduction du qualificatif « efficace » rend la définition à la fois circulaire et performative. L’efficacité y est posée comme attribut définitoire alors qu’elle constitue précisément ce qu’il s'agit d'établir et l'objet du débat. Si l’on appliquait ce principe au niveau général, le terme « thérapeutique » deviendrait équivalent à « thérapeutique efficace ».
Il en est de même pour la suite de la définition — « référencé et encadré par un professionnel qualifié » — qui relève de la même logique : elle ajoute au registre évaluatif un registre institutionnel et professionnel. À chaque registre, la NPIS se positionne ainsi comme instance délibérative : elle énonce l’efficacité, assure le référencement et ouvre la voie à des dispositifs de formation et de certification des praticiens (voir encadré 2). Se pose alors la question de la compétence, de la légitimité et des conflits d’intérêts entre ces différents niveaux.
Par les critères d'efficacité qu'elle introduit (voir encadré 2), la NPIS met ainsi en place un processus d'autolégitimation des INM.
Sur le site de la NPIS il est expressément mentionné un cadre d'évaluation standardisé des intervention non médicamenteuses (INM) avec des critères qui se veulent des critères de validation scientifique définissant intervention non médicamenteuse efficace et sûre (https://www.npisociety.org/fr/referentiel-inm/npis-model) :
Chaque fiche soumise par des professionnels de la santé a été validée par un processus rigoureux et indépendant d’expertise scientifique vérifiable par toutes les autorités de santé et les sociétés savantes. La fiche INM a reçu l’approbation d’un comité d’experts sur cinq propriétés fondamentales :
- L’INM est décrite par la publication d’au moins une étude prototypique mettant en évidence ses caractéristiques (désignation, bénéfice principal, bénéfices secondaires, risques, mécanismes, population cible, protocole/programme, professionnel, contexte d’utilisation).
- L’INM est explicable par la publication d’au moins une étude mécanistique mettant en évidence au moins un mécanisme d’action biologique ou un processus psychologique spécifique expliquant son effet sur le marqueur principal de santé décrit dans la 11ème classification des maladies de l’OMS.
- L’INM est efficace par la publication d’au moins deux études cliniques démontrant la reproductibilité de son effet sur le marqueur principal de santé d’une population cible.
- L’INM est sûre par la publication d’au moins deux études identifiant ses risques principaux sur la santé et des mesures de précaution.
- L’INM est implémentable par la publication d’au moins une étude d’implémentation déterminant ses modalités de déploiement, de personnalisation et d’adaptation à un territoire donné et un contexte culturel en cohérence avec les recommandations des autorités de santé.
Dans ce cadre, l’efficacité est donc déclarée sur la simple base de la publication d’au moins deux études cliniques, la plausibilité biologique sur une seule étude mécanistique, et la sécurité sur deux études dédiées, le tout sans la moindre mention de critères de qualité ni de procédure d’analyse critique des données, ni même de la prise en compte d’un fait pourtant banal dans la littérature scientifique : l’existence d’études contradictoires.
Au regard des exigences méthodologiques de l’EBM, de tels critères sont indigents et non recevables. Ils soulèvent une question d’éthique scientifique, en ce qu’ils instaurent une confusion sur ce qui peut être tenu pour efficace et sûr en matière thérapeutique. En produisant ses propres normes, le dispositif est un mécanisme de légitimation des pratiques reposant sur un simple habillage institutionnel.
Il faut observer derrière la NPIS tout un écosystème de formation et de labellisations. La légitimation des pratiques produit et organise ainsi son propre marché pédagogique "évaluer et et encadrer les INM, cela s'apprend !".
Au sein du conseil d’administration et du bureau de la NPIS figurent des praticiens et formateurs en ostéopathie, fasciathérapie, réflexologie ou naturopathie. Apparaît ainsi l’ambiguïté d’une société savante dont l’activité consiste à légitimer des pratiques par un dispositif ad hoc, tout en se présentant auprès des institutions comme un évaluateur indépendant de ces mêmes pratiques.
Les "médecines intégratives et complémentaires"
La dénomination retenue par le CUMIC appelle une analyse comparable. Le terme « médecine » confère une unité et une légitimité à des pratiques de statuts hétérogènes. Le qualificatif « intégrative » postule l’intégration comme déjà acquise ou en voie d’accomplissement, alors même qu’elle constitue précisément l’objet de la controverse. Le nom fonctionne ainsi de manière performative : il anticipe la conclusion du débat en la formulant comme donnée initiale, sans que l’intégration soit jamais définie ni dans ses modalités ni dans ses conditions (voir encadré 3).
Le terme « complémentaire » introduit un autre niveau de confusion. Il peut désigner une place relative, médicalement argumentée, au sein d’une stratégie thérapeutique définie ou un statut périphérique par rapport au champ médical lui-même et ces deux registres ne coïncident pas. En pratique, le qualificatif "complémentaire" vise à prévenir le risque de substitution à un traitement validé — situation de perte de chance fréquemment évoquée en cancérologie. Il y a alors glissement d'un registre scientifique (la place d'une thérapeutique) à un registre éthique (la perte de chance).
"Complémentaire" assigne d’emblée à la pratique une position adjuvante alors que cette position dépend de l’indication et des données probantes disponibles, non de sa nature intrinsèque. Ainsi, au regard de nombreuses recommandations de bonne pratique, l’acupuncture peut être utilisée en première intention ou en alternative à d’autres traitements, comme par exemple dans la douleur chronique (NICE 2021 [11]).
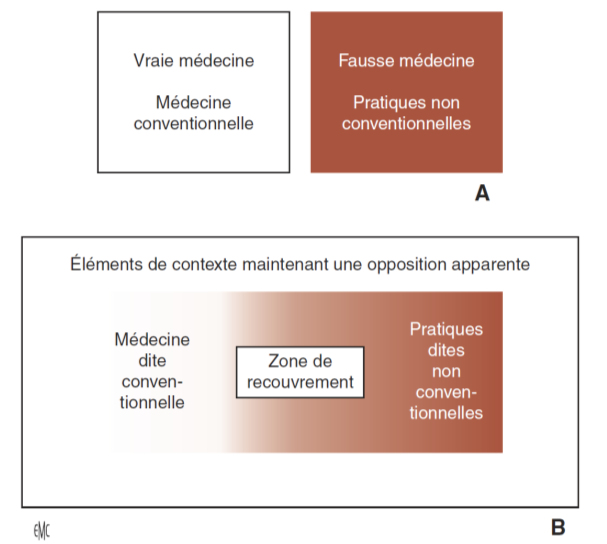
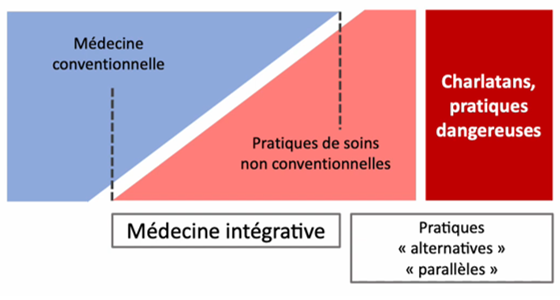
À l’opposition binaire « vraie médecine – fausse médecine » mise en avant par la mouvance NoFakeMed (schéma 1A), le CUMIC substitue une représentation dite « complexe », organisée autour d’une zone de recouvrement (schéma 1B), identifiée comme l’espace de la « médecine intégrative » (schéma 2).
Le premier schéma rend compte d'une ambiguïté : dans nombre d'indications certaines thérapeutiques, médicamenteuses ou non, relevant de la médecine conventionnelle, disposent d’un niveau de preuve inférieur à celui de pratiques dites non conventionnelles, au premier rang desquelles l’acupuncture.
Le deuxième schéma matérialise la zone grise en introduisant la catégorie de « médecine intégrative », distincte des pratiques dites "alternatives" ou "parallèles", au sein desquelles sont situées les pratiques charlatanesques ou dangereuses. Les frontières sont marquées par des pointillés, mais la nature des critères de distinction — d’un côté avec la médecine conventionnelle et de l’autre avec les pratiques alternatives — n'est jamais explicitée. Cette indétermination rend manifeste une asymétrie : la frontière gauche, au contact de la médecine conventionnelle, est fixe et hermétique, la frontière droite, au contact des pratiques alternatives, est mobile et poreuse, permettant d'installer dans l'espace intégratif toute pratique selon les contextes et les intérêts en présence. Cette configuration ne clarifie pas le débat : elle laisse intacts les termes de la controverse.
Le CUMIC définit ainsi la médecine intégrative :
Les termes « intelligente » et « prudente » relèvent d’un registre déclaratif plutôt que méthodologique : ils expriment une intention sans en expliciter le principe opératoire. S’il est précisé qu’il ne s’agit pas de tout inclure, aucun critère explicite n’est formulé pour distinguer les pratiques à intégrer de celles à exclure. La médecine intégrative apparaît ainsi comme un dispositif de régulation des pratiques et de leur bonne gouvernance, qui évacue la question centrale de la controverse : celle de l’efficacité thérapeutique.
La NPIS et le CUMIC qui entendent clarifier le champ contribuent, par leur dénomination même, à produire l’ambiguïté dont se nourrit la controverse.
L'évaluation thérapeutique point aveugle du débat
Lorsqu’on aborde la question d’un point de vue technique et médical, le nœud du problème, s’agissant de thérapeutiques, est celui de l’évaluation de leur efficacité. C’est sur ce fondement que se décide la légitimité d’une intervention comme acte de soin. C'est d'ailleurs le point de départ de la controverse puisque, dans chacune de ses prises de position publiques, la mouvance NoFakeMed se prévaut de la médecine fondée sur les preuves (EBM) pour opérer un tri entre thérapeutiques validées et pratiques disqualifiées.
Mais ce point de départ du débat en est aussi, paradoxalement, le point aveugle. Le standard attendu d’une thérapeutique pour sa validation au sein du système de soins — modalités d’évaluation, critères retenus et instances compétentes — n’est jamais formulé explicitement par les acteurs. Les uns se comportent comme si la science avait validé leur frontière préétablie. Les autres comme si la nature de certaines pratiques thérapeutiques imposait l’élaboration de dispositifs d’évaluation spécifiques. Dans les deux cas, il s’agit d’un contournement du cadre de l’EBM et du débat scientifique qu’il implique. Dans le champ médical, la place d’une intervention dans le système de soins est pourtant déterminée par un processus d’évaluation institutionnalisé.
Ce processus relève d’instances identifiées : agences sanitaires, autorités publiques et sociétés savantes dans leur domaine de compétence. L’évaluation procède d’une expertise collective fondée sur l’analyse critique des données probantes selon des méthodes explicites et codifiées. Elle conduit à l’élaboration de recommandations de bonne pratique (RBP) qui valident les options thérapeutiques au regard de l’état des connaissances. Cette évaluation est à la fois contextuelle — pour une situation pathologique donnée — et comparative — par l’appréciation du rapport bénéfice-risque de l’ensemble des thérapeutiques disponibles.
Dans le cas courant, pour une même pathologie, on dispose au niveau international de plusieurs RBP produites par différentes instances. Les données disponibles font ainsi l’objet d’analyses indépendantes, répétées par plusieurs groupes d’experts distincts, ce qui renforce la robustesse de l’évaluation.
L’intérêt des RBP est qu’elles tranchent la question de la place d’une intervention dans la stratégie thérapeutique : à un moment donné de l’état des connaissances, elle est recommandée ou ne l’est pas. Elles contribuent ainsi à clarifier le débat.
Les avis peuvent être contradictoires d’un pays à l’autre, mais leur confrontation permet d’apprécier le niveau de consensus international (voir encadré 4).
C’est donc dans ce cadre — celui des RBP et de leur comparaison internationale — que peut être discutée la place d’une intervention thérapeutique. Leur cartographie permet d’établir, pour chacune, l’étendue des indications et le niveau de consensus.
Les recommandations de bonne pratique constituent une évaluation collective, institutionnelle et indépendante des données probantes. À ce titre, elles permettent de dépasser les débats d’opinion ou les controverses médiatiques, en situant la place des interventions thérapeutiques au regard de l’état réel des connaissances.
La situation de l’acupuncture est à cet égard exemplaire. Un recensement systématique de la littérature scientifique internationale, conduit en collaboration avec l’équipe canadienne de l’Université McMaster — berceau historique de la médecine fondée sur les preuves — a identifié 133 guides de pratique clinique publiés entre 2010 et 2020, issus de neuf pays et de huit organisations internationales, abordant explicitement la question de l’acupuncture2.
Ces guides formulent au total 433 recommandations individuelles. Dans 87 % des cas, celles-ci se prononcent en faveur de l’intégration de l’acupuncture comme option thérapeutique dans la prise en charge, contre 6,4 % défavorables et 5,8 % réservées. Couvrant onze disciplines médicales, ces recommandations témoignent de l’ampleur du champ d’indications, dominé par la rhumatologie (28,6 %), la neurologie (15,8 %) et la gynécologie-obstétrique (12,7 %).
Une veille documentaire est assurée par le Centre de documentation du GERA, qui recense l’ensemble des recommandations classées par discipline et par pathologie. Leur intégralité est accessible en libre consultation sur le site Evidence in Acupuncture. Cette base permet d’établir une cartographie des recommandations concernant l’acupuncture, pathologie par pathologie, et d’en apprécier le niveau de consensus international.
Si l’on prend l’exemple de la fibromyalgie, seize RBP publiées entre 2017 et 2026 ont inclus l’acupuncture dans leur analyse des données, et quatorze la retiennent comme option thérapeutique. Par analogie avec les seuils utilisés dans les processus Delphi, on pourrait distinguer trois niveaux d’agrément : accord majoritaire (≥ 50 %), consensus (≥ 75 %) et consensus fort (≥ 90 %). À l’instar de la fibromyalgie, l’acupuncture atteint pour de nombreuses indications cliniques le niveau du consensus ou du consensus fort dans les recommandations disponibles3,4.
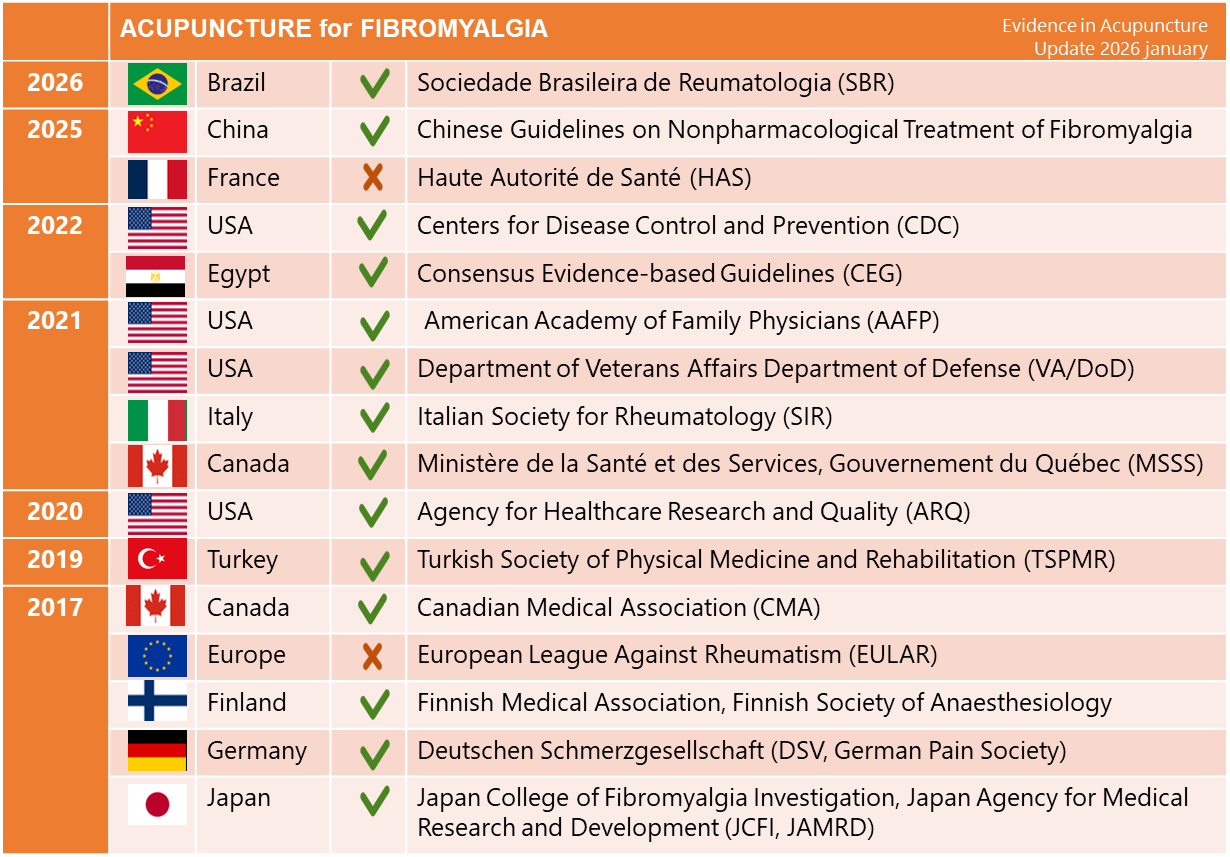
✓ acupuncture parmi les options thérapeutiques recommandées
✖ acupuncture non recommandée
L’analyse systématique des recommandations de bonnes pratiques met ainsi en évidence l’ampleur du hiatus entre l’évaluation scientifique des données probantes et la polémique publique.
Séparer et hiérarchiser les registres
Le registre premier : l'évaluation des pratiques
La première condition d’une clarification du débat est de séparer et de hiérarchiser les registres. L’évaluation thérapeutique constitue le premier d’entre eux : elle permet de distinguer les interventions explicitement intégrées comme options thérapeutiques dans les stratégies de prise en charge de celles qui ne le sont pas.
Il est relativement aisé d’établir un état des lieux des recommandations positives ou négatives concernant une intervention thérapeutique, pathologie par pathologie. Ce travail de recensement constitue d’ailleurs de plus en plus souvent l’étape documentaire initiale dans l’élaboration des RBP. À partir de là, il est possible de définir un niveau de consensus et un nombre d’indications requis permettant de considérer une intervention comme effectivement intégrée dans les stratégies de prise en charge et, à ce titre, comme ayant sa place dans le système de soins (voir encadré 4).
Cette approche permet de resituer la question dans le cadre général de la médecine, selon les standards communs de l’évaluation clinique. Les catégories de « médecines intégratives » ou d’« interventions non médicamenteuses » doivent être récusées comme dérogatoires : elles prétendent soit redéfinir un cadre spécifique d’évaluation (voir encadré 2), soit considérer la question comme déjà tranchée ou au contraire comme intrinsèquement indécidable.
La distinction entre interventions « recommandées » et « non recommandées » relève ainsi d’un débat scientifique mené dans les cadres institutionnels médicaux appropriés. Elle ne peut être établie ni par des catégorisations polémiques ni par des affirmations de principe.
Le cas de l’acupuncture, qui nous intéresse ici, est à nouveau exemplaire : loin de clarifier son statut, le CUMIC ou la NPIS entretiennent au contraire l’ambiguïté à son sujet (voir infra).
Les registres seconds : la régulation des pratiques
La question de la place éventuelle d’interventions — recommandées comme non recommandées — dans l’espace médical ou social relève d’autres registres : ceux de la régulation et du contrôle professionnel, administratif ou judiciaire des pratiques.
Dans l’espace médical, la définition du périmètre des pratiques relève principalement des instances professionnelles — les ordres professionnels — et administratives. Une thérapeutique non recommandée ne constitue pas nécessairement une thérapeutique disqualifiée ou à proscrire : le cas des thérapeutiques émergentes ou en cours d’évaluation en constitue un exemple. La question relève alors d’un registre déontologique et éthique et doit faire l’objet d’un débat spécifique, pratique par pratique, au sein des instances concernées.
Dans l’espace social, la régulation éventuelle et le contrôle des pratiques relève d’instances administratives ou judiciaires — notamment en matière d’exercice illégal de la médecine ou de dérives sectaires.
La catégorisation de pratiques hétérogènes en un ensemble unique produit un double effet qui biaise le débat public. D’une part, elle invite à des jugements globaux portant indistinctement sur l’ensemble de la catégorie, notamment dans le registre évaluatif. D’autre part, elle rend les registres interdépendants par un mécanisme de glissement argumentatif : un jugement formulé dans un registre est immédiatement mobilisé dans les autres.
Acupuncture : l’assignation à la zone grise
Le Pr Ninot et l'évaluation de l’acupuncture
Avant l’article de L’Express paru en octobre 2025 [4], un article de Marianne [12] publié en septembre de la même année abordait les liens entre le professeur Grégory Ninot et la Ligue contre le cancer, qui a financé à hauteur d’environ 500 000 euros le développement du référentiel des interventions non médicamenteuses (INM) porté par la NPIS. L’exemple d’INM évoqué dans l’article est l’activité physique en cancérologie. Interrogé sur la possibilité d’intégrer certaines « médecines douces » dans ce référentiel, Grégory Ninot répond : « Si à l’avenir la sophrologie ou l’acupuncture, par exemple, réalisent des études probantes et qu’elles répondent à un besoin des patients, on pourrait les inclure, oui. » Le journaliste conclut : « De quoi relancer la controverse. »
La citation est mise en exergue dans la photographie illustrant l’article, qui représente une séance d’acupuncture (figure 2). Placée au-dessus du surtitre Abracadabra, elle occupe la zone d’ouverture de la page. Dans cette mise en scène éditoriale, l’acupuncture se trouve érigée en archétype des pratiques « abracadabrantesques ».
Figure 2. Grégory Ninot : "Si à l'avenir la sophrologie ou l'acupuncture, par exemple, réalisent des études probantes..." (Marianne, 15 septembre 2025).
Pourtant, dans de nombreuses situations cliniques en oncologie, l’acupuncture fait aujourd’hui l’objet de consensus solides dans les recommandations de bonnes pratiques internationales : douleur du patient cancéreux, arthralgies induites par les inhibiteurs de l’aromatase, nausées et vomissements des chimiothérapies, fatigue liée au cancer... [13].
Il apparaît ainsi un profond décalage entre la réalité scientifique de l’évaluation de l’acupuncture et l’affirmation implicite qu’elle serait dépourvue de la moindre preuve. Ce décalage est d’autant plus paradoxal que le Pr Ninot mobilise pour évaluer les INM des critères dont l’indigence est manifeste (voir encadré 2) et que l’acupuncture ne parviendrait donc même pas à satisfaire.
On peut relever que le Pr Ninot a été invité à plusieurs reprises dans les congrès de médecins acupuncteurs. Il est ainsi notamment intervenu au congrès de la FAFORMEC à Rouen en 2021 [14] sur l’affirmation : « L’acupuncture doit faire confiance à la science », alors même que ses interventions médiatiques sont disqualifiantes pour la réalité scientifique de l’acupuncture. Cela confirme qu’un des facteurs essentiels de la perpétuation de la controverse tient à la non intégration du corpus désormais massif de données probantes dans le champ professionnel des médecins acupuncteurs [15]. Faute de maîtriser ces données, ils s’en remettent au cadre inapproprié et controversé des médecines intégratives ou des INM, qui produit un effet inverse de délégitimation et de déclassement.
Le Pr Nizard et les recommandations de la HAS sur la fibromylagie
En 2025, la Haute Autorité de santé (HAS) a publié ses recommandations de bonne pratique (RBP) consacrée à la fibromyalgie qui ne préconisent pas l'acupuncture. Cette position est notable car elle apparaît discordante au regard des recommandations internationales récentes, qui toutes, depuis 2019, incluent l’acupuncture comme option thérapeutique (voir encadré 4).
L’argumentaire de la RBP de la HAS [16] repose sur un corpus documentaire lacunaire, marqué par l’omission de nombreuses recommandations de bonne pratique internationales et de revues systématiques pertinentes quant à la place de l’acupuncture dans la fibromyalgie. L’examen détaillé de ces éléments dépasse le cadre du présent article et fera l’objet d’une analyse spécifique ultérieure.
Dans ce contexte, un élément mérite d’être relevé. Le groupe de lecture de la RBP — chargé d’examiner le projet de texte et d’en discuter le contenu avant finalisation — comprenait notamment le Pr Nizard, président du Collège universitaire de médecine intégrative et complémentaire (CUMIC) et président du Collège des enseignants francophones d’acupuncture médicale (CEFAM). C’était précisément le moment de relever l’absence de données parmi les plus pertinentes pour évaluer la place de l’acupuncture. Pourtant, aucune objection ni observation relative à sa non recommandation n’est mentionnée dans le rapport du groupe de lecture [17]. Ce silence de la part du président du CEFAM vaut acquiescement et interroge sur la maitrise des données probantes et leur intégration dans la formation médicale à l’acupuncture [15].
Dans le rapport du groupe de lecture, il est par contre signalé la transmission d’un article de 2025 cosigné par les Pr Nizard, Laroche et Berna, ensuite inclus dans la bibliographie générale de la RBP, et consacré aux médecines complémentaires dans la fibromyalgie [18]. Fondé également sur les recommandations de bonne pratique et les revues systématiques, cet article ignore deux éléments centraux dont l'association distingue l’acupuncture des autres pratiques : d'une part le solide consensus sur son intégration dans les RBP internationales et d'autre part le fait qu’elle démontre un effet spécifique dans cette indication par rapport à une intervention simulée. Cela illustre l’effet de dilution produit par la catégorisation des médecines intégratives et complémentaires qui tend à fondre l’acupuncture dans une zone grise indifférenciée.
Le Pr Falissard et le rapport Inserm sur l'acupuncture
L’acupuncture a fait l’objet en 2014 d’un rapport, cosigné par le Pr Falissard et issu de l'unité Inserm 669 qu'il dirigeait [19]. Nous avions alors donné un commentaire critique, inclus à la fin du document, soulignant les limites méthodologiques de cette analyse ainsi que l’anomalie que représentait l'absence de débat scientifique en amont comme en aval [20].
Un tel rapport aurait pu constituer un moment important de clarification en proposant une cartographie rigoureuse du corpus de données probantes, en particulier des indications les plus solidement étayées, notamment quant à l’existence d’un effet spécifique de l’acupuncture. Il aurait également permis d’identifier et de formuler précisément les questions scientifiques en jeu, ainsi que de distinguer les différents niveaux d’analyse qu’elles impliquent.
Au lieu de cela, l’analyse a débouché sur une conclusion d’indétermination générale quant à l’efficacité de l’acupuncture : « il est encore difficile aujourd’hui d’être au clair en ce qui concerne l’efficacité de cette thérapeutique ». Cela revient à considérer que l’efficacité démontrée d’une thérapeutique dans certaines indications se trouve annulée par l’absence de résultats concluants dans d’autres, et que dès lors le sujet demeure controversé. Ainsi se fabrique une zone grise d’incertitude permanente.
Il est significatif que ce rapport soit depuis régulièrement repris par la mouvance NoFakeMed comme argument d’autorité pour soutenir l’idée d’une absence d’efficacité de l’acupuncture au-delà de l’effet placebo. Une phrase du rapport est devenue emblématique et circule largement sur les réseaux sociaux : « Enfin, il est impossible de dire aujourd’hui si l’acupuncture, quelle que soit l’indication, est plus efficace quand elle est réalisée “dans les règles de l’art”, ou quand elle est réalisée dans des zones de piqûre aléatoires, voire en simulant purement et simplement les piqûres. »
Dans la recommandation de bonne pratique de la HAS sur la fibromyalgie [16], cette citation est répétée à deux reprises dans le passage pourtant bref consacré à l’acupuncture. Placée au début de l’analyse et répétée ensuite, elle tend à considérer le débat comme clos, d’autant plus que les deux revues systématiques mettant en évidence l’efficacité spécifique de l’acupuncture sont occultées [21,22] .
Loin d’avoir clarifié le débat, le rapport de 2014 a ainsi constitué un puissant facteur de confusion dont les effets se prolongent encore plus de dix ans après sa publication. Ce résultat est en grande partie lié au contexte dans lequel il a été élaboré, celui d’une série d’expertises portant sur diverses thérapeutiques non conventionnelles — étiopathie, kinésiologie, « jeune thérapeutique » — conduites par l’unité Inserm 669 dirigée par le Pr Falissard. Ce cadrage introduit un dispositif spécifique qui ne répond pas aux processus formalisés et institutionnalisés sur lesquels repose normalement l’évaluation thérapeutique.
Il y a une certaine ironie de l’histoire à voir aujourd’hui le Pr Falissard aux prises avec les collectifs NoFakeMed, alors même que son rapport a largement nourri leur discours contre l’acupuncture.
L'essentiel à retenir
La catégorisation en « médecines intégratives et complémentaires » (ou sous des dénominations équivalentes) n’est définie par aucun critère médical clair permettant de rendre compte précisément du contenu du champ. Cette catégorie n’est pas médicale mais socio-historique ; elle procède d’un cadrage idéologique.
En tant que catégorie idéologique, elle tend structurellement à produire des controverses récurrentes (comme l’illustrent les trois cas médiatiques rapportés ici). Elle substitue ainsi au débat scientifique un débat idéologique.
La clarification suppose de déconstruire cette catégorie et de distinguer deux registres : celui, scientifique, de l’évaluation de l’efficacité thérapeutique et celui, professionnel et social, de la régulation et du contrôle des pratiques. Chacun mobilise des instances précises, des acteurs et des méthodes propres qui ne sauraient être confondus.
Le registre premier, s’agissant de thérapeutiques, est celui de l’évaluation de l’efficacité. Il implique de se référer aux avis indépendants des institutions médicales compétentes dans ce domaine, particulièrement à travers leurs recommandations de bonne pratique. Le niveau d’accord observé dans les recommandations internationales constitue un indicateur robuste pour apprécier l’état des données probantes et dépasser d’éventuels avis contradictoires.
Érigée, malgré elle, en emblème de la catégorie des « médecines intégratives et complémentaires », l’acupuncture doit en devenir le principal levier de déconstruction.
Dr Johan Nguyen
Références
- Nguyen J. La médecine intégrative et la psycho-spiritualisation de l’acupuncture. Acupuncture Preuves & Pratiques. Décembre 2022. https://gera.fr/acupuncture-medecine-integrative-2/🔓
- Hertel O. Université sous emprise : l’ombre du Samadeva, organisation occulte et ésotérique. Le Point. https://www.lepoint.fr/sante/universite-sous-emprise-l-ombre-du-samadeva-organisation-occulte-et-esoterique-28-09-2025
- Réponse indirecte du Pr Berna via le Pr Bruno Falissard sur le réseau Linkedln. https://www.linkedin.com/posts/bruno-falissard-91929318🔓
- Benz S, Da Silva A. Mélange des genres. L’encombrant réseau du Pr Grégory Ninot. L’Express. 9 Oct 2025: 62-4. https://www.lexpress.fr/sciences-sante/lencombrant-reseau-du-pr-gregory-ninot-le-scientifique-qui-pretend-evaluer-les-medecines-douces
- Benz S. Freud et l’autisme, le credo de l’influent Pr Falissard. L’express. 19 fev 2026:70-2. https://www.lexpress.fr/sciences-sante/psychanalyse-autisme-et-pseudotherapies-enquete-sur-les-ambiguites-de-linfluent-pr-bruno-falissard
- Ebrahim S, Smith GD. Lowering blood pressure: a systematic review of sustained effects of non-pharmacological interventions. J Public Health Med. 1998 Dec;20(4):441-8. https://doi.org/10.1093/oxfordjournals.pubmed.a024800
- Kooijmans ECM, Hoogendijk EO, Drapała N, Antonenko O, Burchell GL, Barańska I, Pokladníková J, Szczerbińska K, Fialová D, van Hout HPJ, Joling KJ. Defining and Categorizing Nonpharmacologic Interventions in the Older Population: A Systematic Review. J Am Med Dir Assoc. 2025 Jan;26(1):105306. https://doi.org/10.1016/j.jamda.2024.105306🔓
- Ninot G, Minet M, Larché J, Ribstein J, Chiche L. Interventions non médicamenteuses : un nouveau paradigme et des opportunités pour les internistes. Rev Med Interne. 2025 Nov;46(11):662-669. https://doi.org/10.1016/j.revmed.2025.04.004🔓
- Ninot G, Boulze-Launay I, Bourrel G, et al. De la définition des interventions non médicamenteuses (INM) à leur ontologie. Hegel. 2018;8(1):21-27. https://doi.org/10.4267/2042/65114 🔓
- Ninot G, Bernard PL, Nogues M, et al. Rôle des interventions non médicamenteuses pour vieillir en bonne santé. Geriatr Psychol Neuropsychiatr Vieil. 2020;18(3):305-310. https://doi.org/10.1684/pnv.2020.0879
- National Institute for Health and Care Excellence (NICE). Chronic pain (primary and secondary) in over 16s: assessment of all chronic pain and management of chronic primary pain. NICE guideline NG193. London: NICE; 2021. https://www.nice.org.uk/guidance/ng193 🔓
- Da Silva A. Abracadabra. Réflexologie, kinésiologie, reiki… Quand la Ligue contre le cancer soigne les « médecines douces ». Marianne. 15 septembre 2025. https://www.marianne.net/societe/reflexologie-kinesiologie-reiki-quand-la-ligue-contre-le-cancer-soigne-les-medecines-douces
- Nguyen J. Progrès récents de l’acupuncture en oncologie. Acupuncture Preuves & Pratiques. Janvier 2025. https://gera.fr/lacupuncture-en-oncologie/ 🔓
- Ninot G. L’acupuncture doit faire confiance à la science. In: Actes des 23es Journées de la FAFORMEC; 26–27 novembre 2021; Rouen. p. 267-274.
- Nguyen J. Pourquoi plus les preuves en faveur de l’acupuncture sont solides, et plus les remises en cause sont fortes ? Acupuncture Preuves & Pratiques. Décembre 2025. https://gera.fr/pourquoi-plus-les-preuves-sont-solides-et-plus-les-remises-en-causes-sont-fortes/ 🔓
- Haute Autorité de santé. Fibromyalgie de l’adulte : conduite diagnostique et stratégie thérapeutique – Argumentaire. Saint-Denis : HAS ; 2025. https://www.has-sante.fr/jcms/p_3635496/fr/fibromyalgie-de-l-adulte-conduite-diagnostique-et-strategie-therapeutique-argumentaire 🔓
- Haute Autorité de santé. Fibromyalgie – Avis de lecture. Saint-Denis : HAS ; 2025. https://www.has-sante.fr/jcms/p_3635257/fr/fibromyalgie-avis-de-lecture 🔓
- Nizard J, Laroche F, Berna F. Fibromyalgia: do I tackle you with complementary medicines? Pain Rep. 2025;10(4):e1278. https://doi.org/10.1097/PR9.0000000000001278 🔓
- Barry C, Seegers V, Guéguen J, Hassler C, Ali A, Falissard B. Évaluation de l’efficacité et de la sécurité de l’acupuncture. Paris: Institut national de la santé et de la recherche médicale; 2014. https://www.inserm.fr/wp-content/uploads/2017-11/inserm-rapportthematique-evaluationefficacitesecuriteacupuncture-2014.pdf 🔓
- Nguyen J, Goret O. Commentaires au rapport « Évaluation de l’efficacité et de la sécurité de l’acupuncture ». In: Barry C, et al. Paris: Inserm; 2014. p. 194-203. https://gera.fr/wp-content/uploads/2026/03/commentaire-rapport.pdf 🔓
- Kim J, Kim SR, Lee H, Nam DH. Comparing Verum and Sham Acupuncture in Fibromyalgia Syndrome: A Systematic Review and Meta-Analysis. Evid Based Complement Alternat Med. 2019 Aug 25;2019:8757685. https://doi.org/10.1155/2019/8757685🔓
- Zhang XC, Chen H, Xu WT, Song YY, Gu YH, Ni GX. Acupuncture therapy for fibromyalgia: a systematic review and meta-analysis of randomized controlled trials. J Pain Res. 2019;12:527-542. https://doi.org/10.2147/jpr.s186227 🔓
Mots-clés : Médecine intégrative